Il tessuto adiposo sottocutaneo, conosciuto anche come ipoderma o pannicolo adiposo, costituisce lo strato più profondo della cute, posizionato immediatamente al di sotto del derma.
Questa struttura non è un mero deposito di energia, ma un organo dinamico e complesso, composto principalmente da adipociti, cellule specializzate, immerse in una matrice di fibre collagene e vasi sanguigni. A livello istologico, il tessuto adiposo sottocutaneo è organizzato in lobuli separati da setti di tessuto connettivo (setti interlobulari), che ospitano nervi e vasi linfatici.
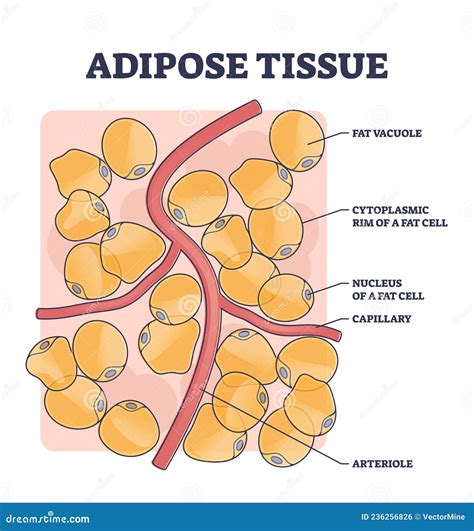
La ricerca medica ha recentemente ridefinito il grasso sottocutaneo come un vero e proprio organo endocrino. Esso secerne numerose molecole biologicamente attive, note come adipochine (ad esempio, leptina e adiponectina), che influenzano il metabolismo sistemico, la sensibilità all'insulina e i processi infiammatori.
L'accumulo, la distribuzione e la salute del tessuto adiposo sottocutaneo sono influenzati da molteplici fattori. Il bilancio energetico è la causa primaria: un introito calorico superiore al dispendio energetico porta all'ipertrofia (aumento della dimensione) e all'iperplasia (aumento del numero) degli adipociti.
I fattori genetici determinano dove il corpo preferisce stoccare il grasso. Alcune persone sono geneticamente predisposte ad accumulare adipe nelle regioni gluteo-femorali (conformazione a "pera"), mentre altre presentano una distribuzione più addominale. Gli ormoni giocano un ruolo importante: gli estrogeni favoriscono l'accumulo sottocutaneo tipico del sesso femminile, mentre il cortisolo e il testosterone possono influenzarne la ridistribuzione.
L'invecchiamento è un altro fattore critico. Con il passare degli anni, il tessuto adiposo sottocutaneo tende a ridursi in alcune aree (come il viso e il dorso delle mani) e ad aumentare in altre, contribuendo ai segni visibili della senescenza.
Infine, alcune condizioni mediche specifiche possono causare alterazioni dirette del grasso sottocutaneo. In caso di processi infiammatori, come la panniculite, il sintomo principale è la comparsa di noduli sottocutanei palpabili, che possono essere singoli o multipli. Questi noduli sono spesso associati a dolore al tatto e a un evidente arrossamento della pelle sovrastante.
Nelle patologie caratterizzate da un accumulo patologico, come il lipedema, i pazienti riferiscono spesso un cronico senso di pesantezza alle gambe e un gonfiore che non regredisce completamente con il riposo notturno. Al contrario, quando si verifica una perdita di tessuto, si osserva un assottigliamento della pelle che appare fragile e quasi trasparente, rendendo i vasi sanguigni e le strutture ossee molto evidenti.
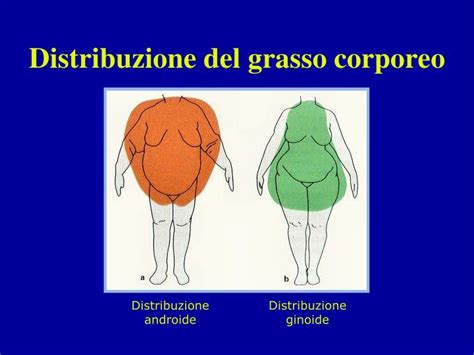
Il Lipoma: Una Massa Benigna di Tessuto Adiposo
Il lipoma è un accumulo di cellule adipose causato dallo sviluppo incontrollato di grasso, che si caratterizza per la formazione di masse molli circondate da capsule fibrose. Il lipoma sottocutaneo non è doloroso, tuttavia, se le dimensioni aumentano in maniera rilevante, può causare disturbi da compressione.
Oltre alla formazione di un rilievo sottocutaneo dalla consistenza molle e mobile al tatto, il lipoma non provoca altre manifestazioni cliniche rilevanti e spesso non è visibile, rimanendo invariato per tutta la vita del paziente. Generalmente, i sintomi del lipoma fanno il loro esordio quando, crescendo, comprimono terminazioni nervose o strutture articolari. In questo caso, il segno evidente sarà rappresentato dal dolore e, nel peggiore dei casi, la comparsa di dolore potrebbe essere indice del fatto che questa formazione ha subito la conversione in una forma tumorale maligna, chiamata liposarcoma.
Il quadro fisiologico alla base del lipoma non è stato ancora del tutto chiarito. Alcuni ricercatori ritengono che la predisposizione genetica sia uno dei principali fattori coinvolti. Esistono vari tipi di lipoma, divisi sia per localizzazione che per composizione: quello più conosciuto è costituito da “grasso bianco”, ma un altro molto frequente è l’angiolipoma, ossia quello costituito da tessuto adiposo e vasi sanguigni.
Non sempre risulta indispensabile adottare dei rimedi per questa formazione benigna. Infatti, il più delle volte risulta asintomatica e può anche regredire spontaneamente. Si tratta di un accumulo di cellule adipose causato da un loro abnorme e non controllato sviluppo, da cui risulta la formazione di masse molli e lobulate, generalmente circondate da capsule fibrose. In più della metà dei casi, i lipomi si presentano in sede sottocutanea, nonostante possano insorgere in altre sedi (ad es. intramuscolare, retroperitoneale, gastrointestinale).
I lipomi sono tumori a crescita lenta; se non vengono rimossi, possono rimanere in situ per molti anni. Il quadro eziopatologico che sta alla base della formazione del lipoma non è ancora stato del tutto chiarito. Un'altra teoria mette, invece, in relazione il lipoma con l'alterazione dei geni dell'obesità, ma anche in tal caso mancano riscontri scientifici.
I tipi di lipomi attualmente conosciuti sono molteplici e possono essere classificati in funzione di diversi fattori. Ad esempio, essi possono essere suddivisi in base all'aspetto delle cellule che li compongono e in base al tipo di tessuti coinvolti. Difatti, esistono delle varianti di lipoma che - oltre ad essere costituiti da grasso - sono costituiti anche da altre tipologie di tessuti. Un'altra classificazione dei lipomi può essere effettuata sulla base dell'area del corpo in cui essi si manifestano: Lipoma superficiale sottocutaneo: la forma più comune di lipoma, che si manifesta appena sotto la superficie dell'epidermide. Lipoma intestinale: è una forma benigna di lipoma situata nell'intestino. Lipoma cardiaco: localizzato vicino al cuore, il lipoma, nonostante sia benigno, potrebbe essere pericoloso.
Aldilà della formazione di un rilievo sottocutaneo dalla consistenza molle e mobile al tatto, i lipomi - di norma - non provocano altri sintomi. Spesso e volentieri, non sono nemmeno visibili e restano invariati e asintomatici per tutta la durata della vita del paziente. Altri ancora, invece, possono crescere suscitando preoccupazione poiché - a seconda della zona in cui si manifestano e a seconda dell'entità dell'aumento di volume - potrebbero diventare pericolosi mettendo a serio rischio la salute del paziente (basti pensare, ad esempio, ai lipomi meningei o cardiaci). Infine, i lipomi potrebbero provocare dolore nel caso in cui, crescendo, si trovino a comprimere terminazioni nervose. Come accennato, per quanto sia un avvenimento raro, non è impossibile che un lipoma possa evolversi e complicarsi portando alla formazione di un tumore maligno.
La diagnosi di lipoma può essere effettuata dal medico con il semplice esame visivo. Non sempre è indispensabile adottare metodi risolutivi per il lipoma. Infatti, come più volte ribadito nel corso dell'articolo, nella maggior parte dei casi il lipoma è asintomatico e rimane una forma benigna. Tant'è vero che, talvolta, regredisce spontaneamente. Tuttavia, la rimozione è consigliata quando i lipomi diventano un vero e proprio problema estetico, che compromette l'immagine della persona: infatti, i lipomi possono aumentare di dimensioni, diventare dolorosi o fastidiosi, infiammarsi oppure ostacolare i movimenti. Per concludere, il lipoma rappresenta una tra le forme neoplastiche meno pericolose ed il soggetto potrebbe anche non accorgersi della presenza dello stesso.
Infiammazioni Sottocutanee: Cause e Manifestazioni
Le infiammazioni sottocutanee rappresentano una risposta del sistema immunitario a stimoli dannosi localizzati al di sotto della pelle, che si manifestano tipicamente con gonfiore, arrossamento e indurimento del tessuto affetto.
Questo tipo di infiammazione interessa i tessuti connettivi che si trovano al di sotto dell’epidermide e del derma, spesso coinvolgendo tessuti adiposi, fibre di collagene e strutture vascolari e nervose che possono risentire delle risposte infiammatorie. L’infiammazione sottocutanea è un processo complesso che può essere scatenato da vari tipi di danno cellulare, siano essi di origine meccanica, chimica, infettiva o autoimmune.
Al centro di questo processo vi è il tentativo del corpo di proteggere i tessuti e riparare il danno. Quando una cellula viene danneggiata, rilascia una serie di segnali chimici che attivano i globuli bianchi e altre cellule del sistema immunitario, favorendo così il reclutamento di altre cellule e molecole necessarie alla risposta infiammatoria. Questi segnali scatenano una cascata di eventi che porta alla dilatazione dei vasi sanguigni e all’aumento della permeabilità vascolare, con conseguente accumulo di fluidi e cellule nel tessuto sottocutaneo.
Questi accumuli cellulari, composti principalmente da leucociti e altre cellule immunitarie, formano quello che è noto come infiltrato infiammatorio. Questo infiltrato è un elemento centrale dell’infiammazione e, nel contesto delle infiammazioni sottocutanee, può condurre alla formazione di noduli o placche visibili e palpabili al tatto. Le cellule infiammatorie rilasciano a loro volta altre sostanze, come citochine e enzimi, che aiutano a scomporre i tessuti danneggiati e a combattere eventuali patogeni presenti. Ma queste sostanze possono anche contribuire alla degradazione dei tessuti sani circostanti, aggravando il danno e prolungando l’infiammazione.
Le infiammazioni sottocutanee possono manifestarsi in diverse forme e con intensità variabile. Alcune possono essere acute, caratterizzate da un esordio improvviso e di breve durata, mentre altre possono assumere una forma cronica, perdurando per settimane o mesi. La natura dell’infiammazione e il suo decorso dipendono da vari fattori, tra cui il tipo di agente causale, la risposta individuale del sistema immunitario e la tempestività dell’intervento medico. In alcuni casi, l’infiammazione può risolversi spontaneamente con il ripristino dell’equilibrio dei tessuti, mentre in altri può evolvere verso una fibrosi, con conseguente cicatrizzazione e irrigidimento del tessuto.
Le infiammazioni sottocutanee non sempre sono facilmente identificabili, poiché possono svilupparsi lentamente e presentarsi in modo asintomatico nelle fasi iniziali. Possono però essere localizzate o diffuse, coinvolgendo anche aree più estese del corpo. È importante notare che l’infiammazione è un processo fisiologico e protettivo che, pur comportando potenziali complicazioni, ha come scopo primario la guarigione e il recupero del tessuto colpito. Ad ogni modo anche se non adeguatamente monitorato, il processo infiammatorio può trasformarsi in una condizione patologica cronica che necessita di trattamenti mirati per essere gestita.
In sintesi, le infiammazioni sottocutanee sono manifestazioni complesse della risposta immunitaria, che coinvolgono diversi tipi di cellule e mediatori chimici. Esse si differenziano da altre forme di infiammazione per la loro localizzazione nei tessuti sottocutanei e per la varietà di presentazioni cliniche possibili. Lo studio di queste infiammazioni riveste particolare importanza non solo per la comprensione dei meccanismi infiammatori di base, ma anche per il loro impatto sulla qualità della vita delle persone, dato che possono essere associate a condizioni di dolore e disagio che interferiscono con le attività quotidiane.
Sintomi delle Infiammazioni Sottocutanee
I sintomi delle infiammazioni sottocutanee variano in base alla causa e alla gravità della condizione, ma ci sono segni comuni che possono aiutare a identificarla:
- Gonfiore: Accumulo di liquidi e cellule infiammatorie nei tessuti sottocutanei.
- Arrossamento: Deriva dall’aumento del flusso sanguigno verso la zona colpita.
- Indurimento del tessuto: L'area infiammata può risultare più rigida e dura al tatto.
- Dolore: Causato dalla pressione del gonfiore sulle terminazioni nervose.
- Sensibilità al tatto: La zona infiammata tende ad essere particolarmente sensibile al tocco.
- Aumento della temperatura locale: L'infiammazione provoca spesso un aumento della temperatura locale.
- Prurito: In alcuni casi, specialmente se di origine allergica.
- Rigidità dei tessuti: Se l'infiammazione è prolungata.
- Formazione di noduli o masse: Palpabili sotto la pelle.
- Ecchimosi e cambiamenti nel colore della pelle: A volte, possono verificarsi lividi.
- Formazione di ulcere: In situazioni più gravi.
- Drenaggio di liquidi: Se causata da infezione o processo suppurativo.
- Stanchezza e malessere generale: Dovuti alla risposta sistemica del corpo.
- Limitazione dei movimenti: In base alla posizione dell'infiammazione.
- Febbre locale o sistemica: Può accompagnare le infiammazioni acute o infette.
Cause delle Infiammazioni Sottocutanee
Le cause delle infiammazioni sottocutanee sono molteplici:
- Infezioni batteriche: Come cellulite o foruncoli.
- Infezioni virali: Come quelle da herpes simplex o zoster.
- Infezioni fungine: Spesso in individui con problemi immunitari.
- Reazioni allergiche: A farmaci, alimenti, punture di insetti.
- Traumi fisici: Contusioni o lesioni da pressione.
- Patologie autoimmuni: Come lupus o vasculite.
- Reazioni a farmaci: Effetto collaterale di alcuni medicinali.
- Punture e morsi di insetti: Causano reazioni localizzate.
- Iniezioni e procedure mediche: Se il sito si infetta o per reazione alla sostanza.
- Malattie croniche: Come il diabete, che aumenta la predisposizione.
- Esposizione a sostanze chimiche irritanti.
- Infiammazione da corpi estranei: Come schegge.
- Disturbi metabolici: Come la gotta.
- Fattori ambientali: Esposizione a temperature estreme.
- Obesità: Il tessuto adiposo è più suscettibile all'infiammazione cronica.
Omega-3 e Rischio Oncologico: Nuove Evidenze
La relazione tra acidi grassi polinsaturi e incidenza di tumori è stata variamente indagata dalla letteratura scientifica, ma i risultati degli studi sono stati spesso non coerenti. Una ricerca recente, pubblicata sull’International Journal of Cancer, forte di una analisi condotta su una popolazione di oltre 250 mila individui, ha contribuito ad arricchire le evidenze rispetto a questo ambito.
Un team di ricercatori americani ha indagato l’associazione tra i livelli plasmatici degli acidi grassi Omega-3 e Omega-6 e l’incidenza di sviluppare una neoplasia, sia come rischio complessivo che per 19 diversi tipi di tumore. La ricerca è stata condotta sulla base dei dati dei partecipanti alla UK Biobank, un ampio studio di popolazione nel quale, tra il 2006 e il 2010, sono stati arruolati oltre 500mila individui di età compresa tra 37 e 73 anni. Per questa nuova analisi sono state considerate 253.138 persone, provenienti da Inghilterra, Scozia e Galles, dopo l’esclusione di casi con dati mancanti o con una diagnosi di tumore al basale (ad eccezione che per il tumore cutaneo non melanoma).
Le concentrazioni assolute di acidi grassi PUFA sono state valutate in campioni plasmatici ottenuti durante le visite dal 2007 al 2010; in seguito sono state calcolate le corrispondenti percentuali di acidi grassi Omega-3 e Omega-6, rispetto agli acidi grassi totali.
Relazione inversa tra livelli plasmatici di PUFA e incidenza di cancro
Lo studio ha rivelato che tra livelli plasmatici degli acidi grassi PUFA e l’incidenza di tumore esiste una relazione inversa: una percentuale più alta di Omega 3 e 6 sul totale degli acidi grassi, è associata a una tendenziale riduzione del rischio di ammalarsi di tumore.
In sintesi, il rischio per ogni punto di deviazione standard (DS) il rischio di sviluppare un tumore appare ridotto del 2% per gli Omega-6 (HR per DS: 0,98; IC al 95% 0,96-0,99) e dell’1% per gli Omega-3 (HR per DS: 0,99; IC al 95% 0,97-1,00), rispettivamente.
Questa associazione inversa con i livelli di Omega-6 è stata confermata per 14 dei 19 tumori considerati, per altri cinque tumori la riduzione del rischio appare legata ai livelli di Omega-3. Fa eccezione il tumore della prostata, che è risultato positivamente associato alla presenza di Omega-3, con un aumento del rischio del 3% (HR per DS: 1,03; IC al 95% 1,01-1,05).
Inoltre l’associazione tra livelli di Omega-6 e rischio globale di tumore è risultata indipendente dalla maggior parte delle variabili esaminate, tra le quali indice di massa corporea (BMI), abitudine al fumo, consumo di alcol, attività fisica e TDI (Townsend Deprivation Index). In questo caso l’associazione inversa è risultata essere più pronunciata per le donne e i giovani; per contro, l’associazione inversa tra presenza di Omega-3 nel sangue e incidenza complessiva di tumori è risultata più forte nei soggetti anziani, negli uomini e nei fumatori.
Solo per i tumori di mammella, utero, ovaio e dei tessuti linfoidi ed ematopoietici, non è stata riscontrata alcuna associazione con i livelli di acidi grassi PUFA.

Omega 3 vs Omega 6: Il Rapporto Sbagliato che Danneggia la Salute
La diagnosi delle condizioni legate al tessuto adiposo sottocutaneo inizia con un'accurata anamnesi e un esame obiettivo approfondito. Metodi diagnostici includono la plicometria, che misura lo spessore delle pieghe cutanee, e l'ecografia cutanea, fondamentale per distinguere tra noduli solidi (come i lipomi), cisti o aree di infiammazione (panniculite). In presenza di sospetta infiammazione o patologie rare, può essere necessaria una biopsia escissionale per l'analisi istologica.
Per l'eccesso di grasso legato a obesità o sovrappeso, la pietra angolare rimane lo stile di vita: una dieta ipocalorica bilanciata, associata a un esercizio fisico regolare, è l'unico modo per ridurre fisiologicamente il volume degli adipociti. Procedure come la liposuzione assistita possono rimuovere selettivamente le cellule adipose, mentre per alterazioni estetiche o lievi esistono procedure non invasive come la criolipolisi o la radiofrequenza.
La prognosi per le condizioni legate al tessuto adiposo sottocutaneo è generalmente favorevole, specialmente se si interviene precocemente sulle abitudini di vita. Nelle patologie infiammatorie come le panniculiti, il decorso può essere acuto o cronico. Per condizioni croniche come il lipedema, la prognosi dipende dalla gestione costante. Prevenire le disfunzioni del tessuto adiposo sottocutaneo significa mantenere un metabolismo sano e un'integrità cutanea ottimale. È opportuno rivolgersi a un medico o a uno specialista (dermatologo o angiologo) se si notano cambiamenti repentini o insoliti nel tessuto sottocutaneo.