La dermatite atopica è una delle patologie croniche più frequenti del bambino, che colpisce fino al 20% della popolazione pediatrica nel mondo. Si tratta di una patologia ad eziologia multifattoriale, causata da una disfunzione della barriera cutanea, alla cui genesi concorrono complesse interazioni tra cute, intestino, sistema immunitario, fattori genetici ed ambientali. La cute dei pazienti atopici si caratterizza per un’alterazione della normale funzione barriera svolta nei confronti dell’ambiente esterno, e questo ne favorisce la colonizzazione da parte dello Staphylococcus aureus, un batterio gram-positivo, normalmente presente a livello della pelle e della mucosa nasale, che può talvolta essere responsabile di infezioni che coinvolgono la cute, il tessuto sottocutaneo, e altri distretti corporei. La presenza di questo batterio è associata alla gravità della dermatite atopica. Staphylococcus aureus, infatti, stimola la produzione di citochine, molecole che agiscono come “segnali di comunicazione” tra le cellule e che hanno un effetto pro-infiammatorio, contribuendo così alle ricorrenti riacutizzazioni, note come “flares”, che caratterizzano questa malattia.
Negli ultimi anni sono stati effettuati diversi studi sugli effetti dei probiotici per la prevenzione ed il trattamento della dermatite atopica del bambino. Il termine microbioma, o microbiota, è usato per indicare i microorganismi che vivono sulla superficie della cute, dell'intestino, dei polmoni, della bocca... un insieme straordinario di batteri, virus e funghi necessari per il funzionamento del nostro corpo e viceversa. 10 milioni di microrganismi per cm² sulla superficie cutanea, 100 000 miliardi solo sull'apparato digerente! Il microbiota, cioè l’insieme di microrganismi che, anche in condizioni di perfetto benessere, colonizzano la cute e l’intestino, svolge un ruolo fondamentale in numerosi processi fisiologici, tra i quali la regolazione dell’infiammazione e lo sviluppo del sistema immunitario.
La connessione tra salute intestinale e dermatite atopica apre nuove prospettive per la gestione di questa condizione. Negli ultimi anni la ricerca ha messo in luce una connessione significativa tra la salute intestinale e la gestione della dermatite atopica, suggerendo che la cura della dermatite atopica potrebbe iniziare dall’interno del nostro corpo, oltre che dalla pelle. Il nostro intestino è abitato da miliardi di microrganismi, collettivamente noti come microbiota intestinale, che svolgono un ruolo cruciale nella regolazione del sistema immunitario. “Il microbioma svolge un ruolo importante in un’ampia varietà di disturbi della pelle. Non solo il microbioma cutaneo è alterato, ma sorprendentemente molte malattie della pelle sono accompagnate da un microbioma intestinale alterato. Il microbioma è un regolatore chiave per il sistema immunitario, in quanto mira a mantenere l’omeostasi comunicando con tessuti e organi in modo bidirezionale. Se la salute intestinale è compromessa, il corpo può diventare più suscettibile a infiammazioni e reazioni allergiche, aggravando la dermatite atopica.
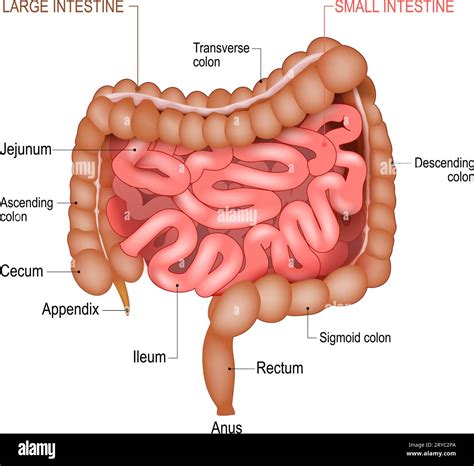
La modulazione del microbiota, attraverso l’utilizzo di prebiotici, probiotici e postbiotici, può pertanto rappresentare una possibile strategia terapeutica, in grado di affiancare i trattamenti convenzionali. I probiotici sono batteri benefici che possono aiutare a ristabilire l’equilibrio del microbiota intestinale. I probiotici sono microrganismi estremamente utili per l’organismo. Raggiungendo l'intestino vivi, contrastano la proliferazione dei batteri dannosi, creando un ambiente a loro sfavorevole per sopravvivere. Per risultare efficaci, devono essere attivi a livello intestinale, resistenti al pH e ai succhi gastrici, alla bile e al succo pancreatico e devono essere in grado di persistere momentaneamente nell’intestino. È noto che alcuni ceppi di batteri intestinali possano alterare il metabolismo dei farmaci.
Va inoltre ricordato un potenziale ruolo svolto da una dieta corretta ed equilibrata: numerosi cibi, in particolare alcuni ortaggi (asparagi, carciofi, cipolle, aglio), i legumi, i cereali integrali, le banane e il miele, sono ricchi di sostanze organiche che possono stimolare la crescita dei batteri “benefici” presenti nell’intestino, a loro volta in grado di interagire con la cute attraverso il cosiddetto “asse cute-intestino”. Mangiare in modo più sano: evitare gli zuccheri rapidi, raffinati e i grassi saturi. I zuccheri rapidi sono contenuti nelle bibite gassate, nei cereali usati per la colazione, nelle caramelle, nei dolci...
Anche la somministrazione di probiotici per via orale, in particolare Lactobacilli, sembra essere promettente nel trattamento della dermatite atopica, sia negli adulti che in età pediatrica. Numerosi studi hanno infatti confermato il ruolo modulante sul sistema immunitario svolto da questi microrganismi, che possono contribuire alla riduzione dell’estensione delle lesioni e al miglioramento della qualità di vita dei pazienti trattati. I probiotici sono risultati efficaci nel trattamento di pazienti adulti con dermatite atopica, come indicato dalla diminuzione dello Scoring Atopic Dermatitis/SCORAD (Mean Difference (MD) - 7,90, 95% CI - 7,25 to - 6,92; p < 0,00001; I2 = 96%) e dal miglioramento della qualità di vita (MD - 7,68, 95% CI - 14,08 to - 1,29; p = 0,02; I2 = 47%), con risultati statisticamente significativi.
Lo studio PROPAD è stato disegnato partendo dai punti di forza disponibili in letteratura: il probiotico più promettente (il Lactobacillaseus Rhamnosus GG, LGG), la dose più efficace e la migliore durata di trattamento. Sono stati arruolati 100 bambini con dermatite atopica di età compresa tra 6 e 36 mesi e sono stati suddivisi in maniera casuale in 2 gruppi (50 per gruppo) a ricevere il probiotico LGG o il placebo per 12 settimane. Il miglioramento clinico è stato valutato l’indice di severità della dermatite atopica: SCORAD (Scoring Atopic Dermatitis) index. Nello studio sono stati anche valutati la qualità di vita, il quantitativo di creme al cortisone utilizzate e la struttura e funzione del microbiota intestinale e cutaneo. Alla fine del trattamento e anche nelle 4 settimane successive, i bambini che avevano ricevuto LGG hanno mostrato un miglioramento significativo della severità della dermatite atopica, un ridotto utilizzo di creme cortisoniche ed un significativo miglioramento della qualità della vita. I risultati clinici correlavano con una modulazione positiva del microbiota cutaneo e intestinale.
Si profila il possibile utilizzo di terapie non farmacologiche nella gestione di forme lievi di dermatite atopica (AD). All’armentario terapeutico si potrebbe aggiungere l’uso di probiotici e prebiotici. Uno studio italiano, osservazionale, multicentrico, retrospettivo pubblicato su Medicine sembrerebbe dare prova di efficacia dall’integrazione di queste sostanze in monoterapia, favorendo il migliore controllo della sintomatologia, di prurito e di manifestazioni correlate alle lesioni in particolare. C’era un certo scetticismo a utilizzare terapie che non fossero puramente farmacologiche nel trattamento e cura delle DA, anche nelle forme lievi, in parte dovuta alla possibile relazione/implicazione, ancora poco chiara, dell’asse intestino-pelle anche in questa condizione clinica, ovvero della possibile interazione fra microbiota cutaneo e intestinale. Perplessità che un recente studio italiano, condotto da più centri sul territorio, sembra sbaragliare. Lo studio accende l’attenzione sull’impiego di probiotici e prebiotici specifici dimostrando che la loro integrazione, in monoterapia, può contribuire a ridurre le riacutizzazioni e la disbiosi. I ricercatori hanno preso in considerazione tre specifici batteri, Bifidobacterium animalis subsp. lactis BS01, Lactiplantibacillus plantarum LP14 e Lacticaseibacillus rhamnosus LR05, che sono stati somministrati per via orale a 144 pazienti, di età media 25,1 ± 17,6 anni, con DA lieve, insieme a FOS (fruttoligosaccaridi) e riboflavina (Vitamina B2), senza placebo, monitorati per 12 settimane. Gli outcome terapeutici, ovvero il controllo della sintomatologia indotto dall’integrazione con pro e prebiotici, sono stati valutati utilizzando il punteggio Scoring Atopic Dermatitis (SCORAD), Eczema Area and Severity Index (EASI) e Three-Item Severity (TIS). Durante il periodo di osservazione è stato possibile rilevare una riduzione del prurito come anche delle manifestazioni lesioni-correlate, quali ad esempio eritema, edema/papule, escoriazioni. In buona sostanza l’evidenza attesta un miglioramento clinico e statistico (p <0,001) dopo 12 settimane di uso esclusivo di probiotici e prebiotici, dimostrando e confermando il potenziale legame tra il microbioma della pelle e dell’intestino. Impatto su prurito e gravità delle lesioni: sono queste le evidenze che emergerebbero più chiare dall’uso integrato di pre e probiotici nelle forme lievi di DA. In particolare probiotici specifici sembrerebbero avere un ruolo importate nel modulare lo squilibrio Th1-Th2, cioè fra cellule T-helper di tipo 1 e di tipo 2, che caratterizza le persone con atipia. Ripristinando l’omeostasi immunitaria, questi probiotici pare possano contribuire al miglioramento dei sintomi della DA e potenzialmente affrontare la disregolazione immunitaria sottostante.
L’incidenza della dermatite atopica, patologia infiammatoria cronica della pelle, sia in adulti sia in età pediatrica è tutt’ora elevata. L’ingrediente a base di probiotici, composto da L. plantarum PBS067, L. reuteri PBS072 e L. rhamnosus LRH020 e sviluppato da SynBalance, migliora significativamente la sintomatologia e le condizioni della pelle in pazienti con dermatite atopica da lieve a moderata. La dermatite atopica (AD) è una patologia infiammatoria, cronica a carico della pelle. Per farlo i ricercatori italiani hanno somministrato per via orale un complesso di probiotici Lattobacilli (1×10⁹ CFU rispettivamente di L. plantarum PBS067, L. reuteri PBS072 e L. rhamnosus LRH020) per 56 giorni a 40 soggetti con dermatite atopica di grado lieve-moderato sulla base del punteggio SCORAD (SCOring Atopic Dermatitis). Altrettanti soggetti sono stati inclusi nel gruppo placebo, costituendo così il controllo dello studio. I soggetti sono rimasti sotto osservazione per i successivi 28 giorni dal termine del trattamento. L’idratazione cutanea così come la diminuzione della perdita d’acqua trans-epidermica hanno osservato un significativo miglioramento nel gruppo trattato con il complesso probiotico rispetto al placebo. Ai partecipanti è stato poi chiesto un giudizio sulla loro percezione rispetto ai risultati ottenuti. Risultati in linea anche per la sensazione di prurito, diminuito per il 70% nel gruppo trattato con probiotici vs 38% nel placebo durante lo studio.
La pelle non è solo un “involucro”: è un ecosistema. Quando il microbiota si sbilancia (disbiosi), aumenta la permeabilità, si infiamma l’epidermide e trigger quotidiani (detergenti aggressivi, sudore, stress) accendono prurito e arrossamenti. I probiotici topici rappresentano una valida soluzione terapeutica. Il razionale è triplice: 1) competizione con i germi implicati nelle riacutizzazioni (per esempio Staphylococcus aureus nella dermatite atopica), 2) rafforzamento della barriera (più lipidi intercorneali, pH fisiologico), 3) modulazione dell’infiammazione (peptidi antimicrobici, TLR “educati”). Sono utili come supporto quotidiano nelle fasi intercritiche e per “spalmare” i risultati della terapia tra una riacutizzazione e l’altra. Non sostituiscono il cortisonico/anticalcineurina in fase acuta né l’antimicotico nella seborroica marcata, ma possono ridurre frequenza e intensità degli episodi e migliorare la tollerabilità dei trattamenti. Le evidenze più promettenti riguardano lisati di Lactobacillus/Bifidobacterium e fermentati di Streptococcus thermophilus, che aumentano ceramidi e riducono TEWL; in seborroica alcuni postbiotici ostacolano l’adesione di Malassezia. Uno è la forma: sieri/geli sono adatti per le zone seborroiche mentre le creme ricche sono perfette per le aree più secche. La stabilità è importantissima: meglio il flacone airless ed è da evitare l’esposizione a caldo/luce. Bisogna considerare anche la regolarità: si tratta di un “allenamento” dell’ecosistema, non un antibiotico. I benefici saranno graduali. Rimettere in fase l’ecosistema cutaneo non richiede soluzioni eroiche: detersione gentile, probiotico topico coerente, barriera nutrita e poche regole ripetibili. La farmacia, con linguaggio chiaro e follow-up, può trasformare “pelli capricciose” in pelli più stabili, riducendo riacutizzazioni e uso di farmaci. È un lavoro di squadra tra cliente, farmacista e specialista: meno attrito, più comfort, più giorni senza prurito. Il professionista del banco svolge un’importante funzione di triaging e personalizzazione, ponendo l’attenzione sulla cronologia, sui fattori scatenanti e sul lavoro “a rischio mani”. Il suo contributo si conferma anche in termini di aderenza terapeutica: il farmacista può fare da reminder, offrendo anche campioncini per tollerabilità e istruzioni scritte.
Qual è il ruolo dei probiotici nelle malattie infiammatorie dell'intestino
Curare la digestione, in altre parole evitare gonfiori e dolori addominali, diarree... Questi fenomeni attaccano le pareti interne dell'intestino tenue e lo infiammano. Ed è proprio quello che si deve evitare! Quando accade, si può provare a diminuire il consumo di latte e glutine per un mese. Se la situazione migliora si continua così, altrimenti si riprendono le proprie abitudini alimentari. Curare la propria digestione significa riparare la parete dell'intestino tenue che potrebbe essersi irritata a seguito di una cattiva alimentazione e/o digestione. Questa "riparazione" è possibile grazie ai prebiotici. I prebiotici sono fibre vegetali, ossia frutta e verdura che servono anche ad alimentare i probiotici.
Ripristinare la flora batterica intestinale assumendo regolarmente probiotici specifici per la dermatite atopica. I probiotici sono batteri “buoni”: i lactobacilli non sono presenti in quantità sufficienti nelle persone affette da dermatite atopica. Troppo spesso i probiotici sono consigliati per "rinforzare" l'immunità ed evitare le malattie invernali. Il sistema immunitario della dermatite atopica non ha bisogno di essere "rinforzato" perché lo è già troppo. Sono quindi necessari ceppi probiotici adatti alla dermatite atopica. (Lactobacillus rhamnosus GG). Dato che altri ceppi sono in via d’identificazione, è certo che in futuro le raccomandazioni evolveranno.
Integratori: Non sempre è possibile mangiare come si vuole. Viaggi o esigenze di lavoro possono costringerci a una dieta meno sana di quello che vorremmo. Quando il consumo di alimenti probiotici non è sufficiente, si può considerare l’integrazione con capsule di probiotici specifici. I prebiotici, invece, sono fibre alimentari, soprattutto quelle solubili, che nutrono i batteri buoni nell’intestino. Fonti eccellenti di fibre includono frutta, verdura, legumi, noci e cereali integrali. L’idratazione è cruciale per la digestione e il mantenimento della salute intestinale. L’acqua aiuta a mantenere il corretto funzionamento del sistema digestivo e a prevenire la stitichezza, che può influenzare negativamente il microbioma. L’esercizio fisico regolare è stato collegato a una maggiore diversità del microbioma intestinale. Gli antibiotici, sebbene necessari in alcuni casi, possono distruggere i batteri benefici insieme a quelli nocivi. È importante usarli solo quando necessario e sotto la supervisione di un medico. L’eccessivo consumo di alcol può alterare il microbioma intestinale e danneggiare la mucosa intestinale.
Tra le sostanze ad azione prebiotica che hanno dimostrato un’efficacia nel trattamento della dermatite atopica ci sono il burro di karité, la niacinamide e l’avena colloidale, che se applicate sulla cute in opportune miscele e concentrazioni sono in grado, non solo di migliorare l’idratazione e ripristinare la funzione barriera della cute, ma anche di ridurre le specie di Stafilococco presenti e di ripristinare la normale composizione del microbioma cutaneo.

La Dermatite Atopica, conosciuta anche come eczema costituzionale, è un'infiammazione della pelle che si presenta con la formazione improvvisa di cute secca e pruriginosa e di chiazze rosse con vescicole. In alcuni soggetti, si associa ad asma o rinite allergica. Le sedi colpite sono varie: le mani, i piedi, la piega interna del gomito e quella posteriore delle ginocchia, polsi, caviglie, viso, collo e torace. Le cause della dermatite atopica non sono note.