La menopausa è un periodo di grande cambiamento nella vita di una donna, che porta con sé profonde trasformazioni non solo a livello riproduttivo, ma anche per quanto riguarda la salute della pelle, delle articolazioni e dei tessuti connettivi. Uno dei fattori più influenti in questa fase è la diminuzione della produzione di collagene, una proteina essenziale per mantenere la pelle elastica, tonica e compatta. Molte donne notano durante questo periodo pelle più secca, meno elastica e con rughe più evidenti. Comprendere le cause e gli effetti di questa perdita è il primo passo per poter adottare strategie efficaci.
Cos'è il Collagene e Perché è Fondamentale
Il collagene è una preziosa proteina presente nel nostro corpo e svolge un ruolo fondamentale per la pelle, agendo come una sorta di cemento, formando un tessuto fibroso che unisce tutta la struttura, conferendo quindi forza, tonicità ed elasticità ai tessuti. Non è un caso che il collagene sia presente in grandi quantità nel nostro corpo: il suo compito è quello di fornire struttura, forza e supporto alla pelle, ai muscoli, alle ossa, ai tendini, ai legamenti e ai tessuti connettivi. Il collagene è l’elemento strutturale primario di ossa, cartilagini, tendini e legamenti; favorisce il recupero e previene artrosi e osteoporosi. Quando il livello di collagene è ottimale, crea un riempitivo naturale, riducendo in modo visibile rughe e linee sottili. Inoltre, il collagene trattiene l'umidità cutanea, garantendo un'idratazione completa.
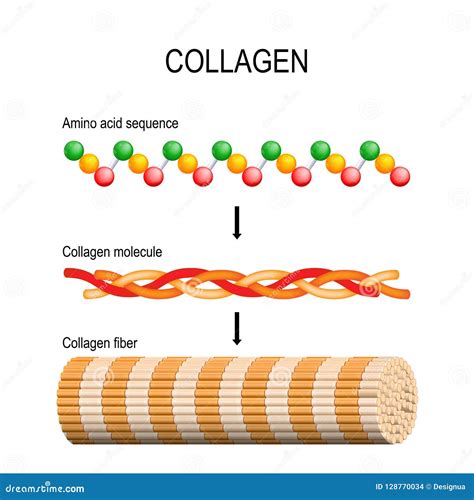
Il Ruolo degli Estrogeni nella Produzione di Collagene
In questo processo virtuoso entrano in gioco gli ormoni estrogeni, che prodotti dalle ovaie, influenzano i fibroblasti, deputati al metabolismo e alla produzione di collagene, appunto, elastina e acido ialuronico. Gli estrogeni attivano specifici meccanismi molecolari come il TGF-β (Transforming Growth Factor Beta), che stimola i fibroblasti a produrre collagene. Con la menopausa gli estrogeni diminuiscono provocando un aumento dei radicali liberi, con danno ai fibroblasti. A partire dalla pre-menopausa il lavoro del fibroblasta si riduce progressivamente. Già dopo i 40 anni si registra una perdita dell’1% all’anno di collagene, arrivando a un brusco calo del 30% durante la menopausa, con proseguimento nella post-menopausa e ulteriore declino quantitativo e qualitativo di collagene, elastina ed acido ialuronico. Si produce quindi meno collagene e quello presente viene danneggiato dai radicali liberi dell’infiammazione, non più contrastata dagli estrogeni, come accade invece quando si è giovani.

Effetti della Perdita di Collagene sulla Pelle in Menopausa
A causa del calo del collagene, la pelle perde elasticità e tono mostrando segni di cedimento con approfondimento delle pieghe del viso e delle rughe. Già dalla pre-menopausa la pelle tende a cedere alla forza di gravità scivolando verso il basso, perdendo quel turgore tipico della donna giovane. Con la menopausa ai segni della pre-menopausa si aggiunge un aumento della disidratazione, un maggior rischio di formazione di macchie ipercromiche e ipocromiche e un rallentamento del turnover cellulare che porta a una maggiore opacità della pelle. I segni più comuni della perdita di collagene durante la menopausa includono un evidente rilassamento cutaneo, specialmente lungo la linea mandibolare e nel collo. Le rughe diventano più profonde e marcate, soprattutto nelle aree espressive come contorno occhi, fronte e labbra. La pelle appare più sottile e tende a perdere compattezza, con una minore definizione dei contorni del viso. Anche la circolazione subisce un rallentamento, riducendo l’apporto di ossigeno e nutrienti alla pelle, il che contribuisce a una diminuzione della luminosità. Il calo degli estrogeni in menopausa ha influenza sulla pelle non solo a livello superficiale, rendendo secca, poco elastica e facilmente predisposta alle rughe ma anche modificandola nell’odore. La molecola 2-Nonenale che si genera nella pelle quando gli acidi grassi della barriera lipidica iniziano a ossidarsi, emana un’essenza poco gradevole che i giapponesi, in genere molto rispettosi dei loro anziani, hanno soprannominato Kareishu, ovvero odore dei nonni.
Strategie per Stimolare la Produzione di Collagene
Stimolare la produzione di collagene durante la menopausa è possibile, adottando un approccio olistico che combina trattamenti dermocosmetici mirati, alimentazione equilibrata e buone abitudini quotidiane. Aumentare i livelli di collagene durante la menopausa è possibile, ma richiede un approccio multifattoriale e realistico. Con un approccio olistico che include dieta equilibrata, attività fisica regolare, cura appropriata della pelle ed eventualmente trattamenti medici professionali, è possibile affrontare questa fase della vita con maggiore serenità e sicurezza nel proprio aspetto, mantenendo la pelle più sana, elastica e luminosa possibile.
1. Terapia Ormonale Sostitutiva (TOS)
La ricerca ha dimostrato in modo consistente che l’unico intervento con forte evidenza clinica di aumento effettivo del collagene è la terapia ormonale sostitutiva (MHT/ERT), sia sistemica che transdermica. Studi clinici documentano che la terapia ormonale in menopausa aumenta lo spessore cutaneo, il contenuto di collagene e l’elasticità della pelle rispetto al placebo. Il miglioramento del contenuto di collagene è documentato già dopo 6-12 mesi di trattamento. Gli estrogeni, sia sistemici che topici, agiscono attraverso meccanismi precisi: attivano il TGF-β, un fattore di crescita che stimola la produzione di collagene, riducono l’attività delle metalloproteinasi (MMP) che degradano il collagene e aumentano la sintesi di procollagene, tropoelastina e fibrillina-1. Importante: La terapia ormonale presenta anche rischi potenziali e non è adatta a tutte le donne. La prescrizione deve essere sempre individualizzata e discussa con il proprio ginecologo o medico specialista, valutando attentamente il rapporto rischio-beneficio per ogni singola paziente.
2. Alternative Fitoestrogeniche e Cosmeceutiche
Per le donne che non possono o non vogliono seguire una terapia ormonale sistemica, esistono alternative naturali con evidenze scientifiche promettenti, anche se ancora in fase di consolidamento. La ricerca ha dimostrato che il fieno greco aumenta l’espressione dei geni COL1A1 e COL3A1 (che codificano per il collagene di tipo I e III) nei fibroblasti di donne in postmenopausa, agendo attraverso il recettore degli estrogeni beta (ERβ). I fitormoni derivati dalla soia, in particolare genisteina e daidzeina, hanno dimostrato in studi in vitro ed ex vivo di aumentare la produzione di collagene di tipo I e III e di acido ialuronico nei fibroblasti cutanei. Estratti di Ribes Nero, ricchi in antociani, hanno mostrato di aumentare collagene, elastina e acido ialuronico sia in colture di fibroblasti che in ratti ovariectomizzati (modello animale di menopausa). Un recente studio ha dimostrato che un estratto topico di liquirizia aumenta l’espressione di collagene I e III e migliora la densità dermica in vivo. Nota importante: La maggior parte di queste evidenze proviene da studi in vitro (su cellule in laboratorio), ex vivo (su tessuti isolati) o su modelli animali. Servono ulteriori studi clinici su donne in menopausa per confermare pienamente questi effetti.
3. Biostimolatori e Procedure Estetiche
Esistono diverse tecnologie medico-estetiche che possono incentivare la produzione naturale di collagene nella pelle. L'Acido Poli-L-lattico (PLLA) e i Filler di Acido Ialuronico Iniettivi attivano i fibroblasti e il TGF-β, aumentano collagene I, migliorano compattezza cutanea. Laser e Radiofrequenza creano microdanni termici controllati che stimolano neocollagenesi e rimodellamento tissutale. Il Microneedling induce una risposta riparativa con produzione di nuovo collagene. Queste procedure sono efficaci per il ringiovanimento cutaneo in generale, ma le revisioni sistematiche sottolineano che per biostimolatori e trattamenti topici mancano ancora studi clinici robusti specificamente su donne in menopausa che dimostrino un aumento reale e misurabile di neocollagene. Questi trattamenti richiedono sempre un consulto con professionisti esperti (dermatologi, medici estetici) per valutare le opzioni più adatte al proprio tipo di pelle, alle proprie esigenze e condizioni di salute.

4. Strategie Alimentari
Sebbene l’alimentazione da sola non possa compensare completamente il calo ormonale, una dieta ricca di nutrienti specifici può supportare i processi di sintesi del collagene e proteggere quello esistente. La vitamina C è un cofattore essenziale per la sintesi del collagene. Senza un adeguato apporto di vitamina C, il corpo non può produrre collagene in modo efficiente. Fonti eccellenti includono: agrumi (arance, limoni, pompelmi), kiwi, peperoni (soprattutto rossi e gialli), fragole, broccoli, cavolo riccio. Il collagene è composto principalmente da tre aminoacidi: glicina, prolina e idrossiprolina. Il cibo naturalmente più ricco di collagene è il brodo di ossa preparato facendo bollire a lungo ossa, cartilagini e tessuti connettivi di animali (manzo, pollo, pesce). Durante la cottura prolungata, il collagene si dissolve nel liquido formando gelatina. Altri alimenti ricchi di collagene includono la gelatina alimentare, la pelle del pollo e del pesce, le zampe di gallina e i tagli di carne ricchi di tessuto connettivo. Tuttavia, è importante sapere che il collagene alimentare viene scomposto durante la digestione in aminoacidi, che poi il corpo può utilizzare per sintetizzare nuovo collagene. Per questo motivo, consumare alimenti ricchi di vitamina C, proteine complete (carne, pesce, uova, legumi) e antiossidanti (frutti di bosco, verdure colorate) è altrettanto importante per supportare la produzione endogena di collagene.
5. Integratori di Collagene e Cosmetici
Il collagene, essendo una proteina di grandi dimensioni, è difficilmente digeribile ed è per questo che proprio negli integratori lo si trova nella sua forma idrolizzata (peptidi di collagene), che viene scomposta in frammenti più piccoli (peptidi) che vengono più facilmente assorbiti dall’organismo. È disponibile in polvere o capsule. L'assunzione regolare di collagene marino o bovino può migliorare l’elasticità, l’idratazione e la compattezza della pelle in donne post-menopausa. I benefici del collagene in menopausa non sono immediati: generalmente servono alcune settimane o mesi di assunzione costante per notare risultati visibili. La costanza è fondamentale, così come l'abbinamento di nutrienti annessi, una dieta equilibrata e un'adeguata idratazione. Applicare dei cosmetici a base di collagene è un altro ottimo modo per aumentare la sua presenza nel nostro corpo. Tutti i prodotti cosmetici a base di collagene vanno applicati con costanza e i primi risultati sono visibili dopo un paio di settimane. Per il trattamento quotidiano, la Liftactiv Collagen Specialist Crema Giorno è una scelta ideale, arricchita con peptidi pro-collagene e vitamina Cg. La Liftactiv Collagen Specialist Crema Notte completa la routine, offrendo un’azione rigenerante con attivi come peptidi e resveratrolo. Per affrontare i segni di invecchiamento nella delicata zona perioculare, il Liftactiv Collagen Specialist Contorno Occhi è il prodotto ideale.
6. Buone Abitudini e Fattori da Evitare
È fondamentale anche proteggere il collagene esistente. L'esposizione al sole (fotoinvecchiamento), l’inquinamento atmosferico, il fumo di sigaretta e lo stress ossidativo accelerano ulteriormente la degradazione del collagene presente nella pelle. Il fumo è uno dei principali nemici del collagene. Fumare danneggia sia questa proteina che l’elastina, aumentando le rughe e rallentando la guarigione delle ferite. L'esposizione ai raggi UV è il principale fattore ambientale di degradazione del collagene. Lo stress cronico aumenta il cortisolo, un ormone che può accelerare la degradazione del collagene. Durante il sonno avvengono i principali processi di riparazione e rigenerazione cellulare. Il processo di glicazione (legame tra zuccheri e proteine) danneggia il collagene, rendendolo rigido e fragile. Per contrastare il cambiamento dell’odore cutaneo è consigliabile un trattamento deodorante senza profumo. Lavarsi regolarmente con il sapone può impedire l'accumulo di batteri della pelle, quindi rendere meno pungente l'odore quando si suda. Un sapone antibatterico, inoltre, può contribuire ad eliminare maggiormente gli odori più pungenti. Non è necessario fare il bagno o la doccia tutti i giorni, dal momento che la pelle matura è incline a seccarsi. I saponi aggressivi e l’acqua calda possono peggiorare la situazione. La temperatura della doccia non dovrebbe essere bollente e il tempo di permanenza breve. Successivamente vanno applicate lozioni o creme per trattenere l'umidità.
Menopausa: i cambiamenti della pelle e del corpo spiegati dalla Dottoressa Cinzia Incandela
Gestione del Mal di Testa in Menopausa
Il mal di testa da calo estrogenico assilla le donne per tutta la vita. Si tratta della cosiddetta emicrania mestruale che, di solito, si ripresenta durante ogni ciclo, con sintomi molto più forti di quelli che si manifestano in altri giorni del mese. I mal di testa peggiorano quando ci si avvicina alla menopausa, in parte perché in genere le mestruazioni diventano più frequenti e in parte perché si interrompe il normale ciclo ormonale e c’è un calo degli estrogeni. Con la post-menopausa con l’assestamento dell’organismo al nuovo equilibrio ormonale, l’emicrania può migliorare. Questo potrebbe richiedere due o tre anni dopo l'ultima mestruazione. Siccome però la cefalea non è scatenata solo dal calo estrogenico ma anche da altri fattori, alcune donne potrebbero continuare a soffrire di questa patologia. L’emicrania è differente se la menopausa è spontanea o indotta chirurgicamente. Nel primo caso c’è un miglioramento del mal di testa almeno nel 50-60% dei casi. Al contrario se l’interruzione della fertilità avviene per un intervento chirurgico, può verificarsi un peggioramento dell’emicrania. La terapia ormonale sostitutiva può aiutare molte donne a ridurre la probabilità di emicrania, poiché controlla sintomi come vampate di calore e sudorazioni notturne. Tuttavia, in alcune donne la terapia ormonale può creare più fluttuazioni ormonali e quindi innescare a sua volta un peggioramento del mal di testa. Il trattamento farmacologico è identico a quello seguito per le donne non in menopausa e negli uomini. Se si scelgono rimedi naturali, la prima indicazione è quella di una buona routine del sonno. Alcune donne lamentano la mancanza prolungata di sonno di qualità a causa di vampate di calore e sudorazioni notturne. Queste alterazioni del riposo possono a loro volta portare a uno squilibrio del ritmo sonno-veglia che favorisce proprio lo scatenarsi di frequenti mal di testa. Ecco alcuni consigli per gestire al meglio il mal di testa: innanzitutto seguire una dieta equilibrata, ricca di frutta, verdura e fibre e fare attività fisica regolare. Alcuni alimenti e gli alcolici possono contribuire a scatenare il mal di testa. Può essere utile tenere un diario alimentare per individuare le circostanze in cui scatta la cefalea e cercare poi di evitarle. Per rilassarsi sono utili discipline come yoga o meditazione. Per favorire il sonno è fondamentale creare un ambiente confortevole, ben areato, limitare la caffeina prima di coricarsi e preferire tisane rilassanti. Aiutano anche gli esercizi di respirazione perché favoriscono il rilassamento. Il sonno di qualità riduce il rischio di insorgenza del mal di testa. Estratti di passiflora, melissa, griffonia, valeriana o altre piante che supportano il regolare sonno e il buon umore se il mal di testa è legato all’insonnia. Può essere indicato anche il magnesio come sostegno sia fisico che mentale, anche come potenziale rilassante di nervi e muscoli.
È importante essere oneste e trasparenti su ciò che la scienza ancora non ha pienamente confermato: le revisioni sistematiche più recenti sottolineano che per molti biostimolatori, estratti fitoestrogenici e integratori orali mancano ancora studi clinici robusti specificamente condotti su donne in menopausa che dimostrino un aumento reale e misurabile di neocollagene. Molte evidenze promettenti sui fitoestrogeni provengono da studi in vitro (su cellule in laboratorio), ex vivo (su tessuti isolati) o su modelli animali. Sebbene queste ricerche siano importanti e promettenti, i risultati non possono essere automaticamente trasferiti alla pratica clinica umana senza ulteriori conferme. Questo non significa che queste strategie siano inefficaci, ma che vanno considerate come supporti complementari da affiancare a uno stile di vita sano e, quando indicato dal medico, alla terapia ormonale che rimane l’intervento con le prove più solide.