Gli aminoacidi ramificati (BCAA, Branched Chain Amino Acids) sono tre aminoacidi essenziali: leucina, valina e isoleucina. Essi costituiscono il 30% del totale delle proteine del muscolo e sono la fonte primaria per la sintesi di glutammina e alanina. Questi aminoacidi sono proposti per contrastare l’affaticamento, migliorare la concentrazione e le performance atletiche, e ridurre la perdita di massa muscolare durante l'esercizio. Inoltre, trovano impiego in caso di SLA, problemi cerebrali associati a malattie epatiche, discinesia tardiva, perdita dell’appetito in anziani con insufficienza renale o pazienti oncologici, malattia di McArdle e degenerazione spinocerebellare. L’utilizzo degli aminoacidi ramificati è generalmente considerato sicuro e non comporta danni in soggetti sani, nonostante esistano alcuni miti da sfatare riguardo al loro potenziale impatto negativo. Sono utili, in quanto costituenti delle proteine e, in fisiologia, vengono gestiti in modo corretto dal metabolismo, anche quando assunti in quantità maggiori rispetto alla norma. Sono quindi un integratore sicuro.
Tuttavia, è fondamentale sottolineare che le informazioni riportate rappresentano indicazioni generali e non sostituiscono in alcun modo il parere medico. Le proteine e gli aminoacidi (BCAA inclusi) necessitano di un monitoraggio attento nel caso di sofferenza renale, specialmente in presenza di una progressiva perdita delle funzioni del rene (insufficienza renale) con compromissione dell’eliminazione dei composti azotati di scarto derivanti dal catabolismo proteico (urea, acido urico).
L’azotemia rappresenta la concentrazione di azoto non proteico nel sangue, principalmente sotto forma di urea. L’urea è un prodotto di scarto del metabolismo delle proteine. Quando i suoi livelli superano i valori di riferimento (generalmente 15-40 mg/dL o 5,7-14,3 mmol/L), si parla di azotemia alta o iperazotemia. Questo parametro, misurato attraverso il test dell’azoto ureico ematico (BUN - Blood Urea Nitrogen), fornisce importanti informazioni sulla funzionalità renale, poiché i reni sono responsabili dell’eliminazione dell’urea. Il processo che porta alla formazione dell’urea inizia nel fegato, dove l’ammoniaca derivante dal metabolismo proteico viene convertita in questo composto meno tossico. L’urea passa quindi nel sangue e viene filtrata dai reni per essere eliminata con le urine. Un’efficiente funzionalità renale è quindi fondamentale per mantenere livelli normali di azotemia.
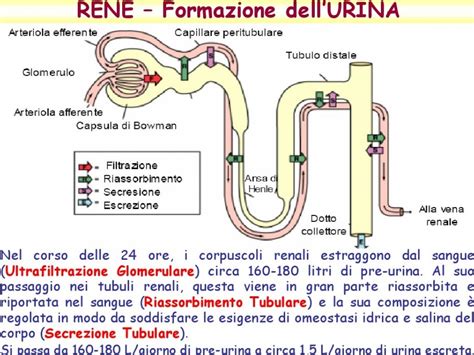
La valutazione dell’azotemia richiede sempre la considerazione di diversi fattori che possono influenzare i livelli indipendentemente dalla funzionalità renale. L’azotemia è un parametro chiave per valutare la salute dei reni e il loro funzionamento nel filtrare le sostanze di scarto dal sangue. Questo valore riflette l’efficienza dei reni nel mantenere un equilibrio chimico nel corpo, ma può essere influenzato da diversi fattori, come la dieta, l’idratazione e le condizioni patologiche. Conoscere cos’è l’azotemia, i valori normali e cosa fare in caso di alterazioni è fondamentale per prevenire complicazioni. L'azotemia alta, ad esempio, è spesso legata a insufficienza renale, disidratazione o consumo eccessivo di proteine, mentre l'azotemia bassa può indicare malnutrizione o disfunzioni epatiche. Sapere come gestire queste situazioni, quali esami fare e come intervenire, è fondamentale per mantenere una buona salute.
Che cos'è l'Azotemia?
Con il termine medico azotemia si fa riferimento alla concentrazione di azoto non proteico nel sangue. Questo valore, facilmente misurabile con un prelievo di sangue, è un indicatore importante dello stato di salute dei reni. L’azoto presente nel sangue si distingue in due tipi: quello proteico, che fa parte delle molecole che formano le proteine, e quello non proteico, che invece è contenuto nelle sostanze di scarto prodotte dall’organismo. Nello specifico, l’azotemia riflette principalmente la quantità di urea nel sangue, una sostanza che si forma nel fegato come prodotto di scarto del metabolismo delle proteine e che viene eliminata dai reni attraverso l’urina. Questa sostanza rappresenta la maggior parte dell’azotemia, anche se non ne è l’unico componente. Infatti, l’azoto non proteico circolante comprende anche altre sostanze come l’acido urico, la creatinina e diversi aminoacidi. In un soggetto sano, i valori normali di azotemia si attestano tra 15 e 50 mg/dl, anche se possono variare a seconda del laboratorio di riferimento. Alcuni laboratori, ad esempio, riportano solo il valore dell’azoto ureico, indicato con l’acronimo BUN (Blood Urea Nitrogen), che di solito è compreso tra 10 e 21 mg/dl. In questo caso, si può stimare il valore dell’azotemia raddoppiando il valore del BUN. Misurare questo parametro è utile per valutare la funzionalità renale, poiché l’urea viene eliminata dai reni. Tuttavia, è importante considerare che i valori possono essere influenzati anche da altri fattori, come la dieta e lo stato di nutrizione.
Cause di Azotemia Elevata
Le patologie renali rappresentano la causa più comune di azotemia elevata. L'insufficienza renale acuta, che può verificarsi in seguito a shock, disidratazione grave, infezioni sistemiche o esposizione a sostanze nefrotossiche, compromette rapidamente la capacità di filtrazione dei reni. La malattia renale cronica, che progredisce lentamente nel tempo, causa un graduale aumento dell’azotemia man mano che il numero di nefroni funzionanti diminuisce. L'ostruzione delle vie urinarie (da calcoli, tumori o ipertrofia prostatica) può impedire l’eliminazione dell’urea, causando l’accumulo nel sangue.
Esistono anche cause di azotemia elevata non direttamente legate a problemi renali primari. Un aumento del catabolismo proteico, come avviene in caso di ustioni estese, traumi, febbre alta o trattamenti con corticosteroidi, può generare quantità eccessive di urea. Inoltre, l’uso di certi farmaci, tra cui alcuni antibiotici, diuretici, antinfiammatori non steroidei e immunosoppressori, può influenzare negativamente la funzionalità renale o interferire direttamente con il metabolismo dell’urea.
Iperazotemia Prerenale, Intrarenale e Postrenale
L’azotemia si divide in tre tipologie, a seconda del punto in cui si verifica l’accumulo dell’azoto e alle cause che ne impediscono l’espulsione corretta tramite le urine. I tre tipi di azotemia sono i seguenti:
- Prerenale: è la forma più comune di azotemia, e si verifica quando c’è una diminuzione del flusso sanguigno ai reni. Questa riduzione del flusso può essere causata da diversi fattori, tra cui: perdita di sangue; disidratazione severa; insufficienza cardiaca o malattie cardiache; insufficienza epatica; uso di alcuni farmaci come aspirina o ibuprofene; ustioni severe; infezioni.
- Intrarenale o intrinseca: questo tipo di azotemia si verifica in seguito ad un danno diretto alle strutture dei reni. Le cause più comuni includono: infezioni; coaguli di sangue; esposizione a tossine come farmaci (inclusi alcuni chemioterapici e antibiotici) e alcol; necrosi tubulare acuta; vasculiti e altre condizioni infiammatorie.
- Postrenale: questa forma di azotemia è dovuta ad un’ostruzione del flusso urinario. Le cause possono essere: calcoli renali; infezioni del tratto urinario; tumori, come il cancro alla vescica, alla cervice o alla prostata; iperplasia prostatica benigna; idronefrosi (gonfiore dei reni).
Ciascuna di queste forme ha cause, trattamenti ed esiti differenti, ma tutte possono condurre a danno renale acuto e insufficienza renale se non individuate e trattate tempestivamente.
Conseguenze e Sintomi dell'Azotemia Elevata
L’aumento dell’azotemia di per sé non causa sintomi specifici, ma piuttosto riflette condizioni sottostanti che possono manifestarsi con vari segnali clinici. Nelle fasi iniziali, specialmente quando l’aumento è moderato o quando si sviluppa gradualmente, i sintomi possono essere assenti o sfumati. Le manifestazioni cliniche diventano più evidenti quando l’azotemia è significativamente elevata o si associa ad altri squilibri metabolici tipici delle patologie renali. Nei casi più gravi, possono comparire segni di sovraccarico di liquidi come edema polmonare e difficoltà respiratorie.
Come si manifesta l’azotemia alta? Quali sono i sintomi ai quali prestare attenzione e che potrebbero spingere il medico a prescrivere un esame del sangue e delle urine? Purtroppo, i sintomi della iperazotemia possono essere sfumati e, in molti casi, assenti nelle fasi iniziali. Alcune persone potrebbero anche non manifestare alcun segno o sintomo, e la condizione può essere scoperta incidentalmente durante esami di laboratorio eseguiti per altri motivi. Quando presenti, i sintomi possono includere:
- diminuzione della quantità di urina prodotta, anche se in alcuni casi può rimanere normale;
- senso di affaticamento;
- nausea e vomito;
- stato confusionale;
- debolezza;
- difficoltà respiratorie (dispnea);
- dolore al petto;
- gonfiore (edema), soprattutto a gambe, caviglie e piedi, dovuto a ritenzione di liquidi;
- battito cardiaco irregolare (aritmia);
- perdita di appetito;
- prurito immotivato;
- necessità di bere spesso;
- anomalie nell’urina, che può presentarsi, ad esempio, di colore più scuro, con sangue o schiumosa;
- dolore alle articolazioni e alle ossa;
- mal di schiena;
- crampi muscolari frequenti;
- sensazione di gambe affaticate;
- disturbi del sonno, come fatica ad addormentarsi o a riprendere il sonno, risvegli notturni, sonnolenza diurna.
Nei casi più gravi, l’azotemia può portare a convulsioni o coma, e se progredisce rapidamente, può causare insufficienza renale acuta. È importante consultare un medico se si manifestano sintomi di problemi renali. In particolare, è necessario recarsi al pronto soccorso in presenza di sintomi di insufficienza renale acuta, come minzione ridotta, gonfiore, sapore metallico in bocca, affaticamento, nausea, vomito, diarrea, dolore addominale, convulsioni o coma.
Gestione dell'Azotemia e Ruolo della Dieta
La normalizzazione dell’azotemia richiede un intervento mirato sulla causa sottostante. Nei casi dovuti a disidratazione, il ripristino di un adeguato stato di idratazione attraverso l’aumento dell’apporto di liquidi, per via orale o endovenosa, può rapidamente migliorare i valori. L’alimentazione gioca un ruolo cruciale nella gestione dell’azotemia, soprattutto quando è legata a patologie renali croniche. Una dieta con contenuto proteico controllato, generalmente 0,6-0,8 grammi per chilogrammo di peso corporeo al giorno, riduce la produzione di scorie azotate. È importante che la restrizione proteica sia bilanciata per garantire un apporto adeguato di aminoacidi essenziali, preferibilmente da fonti ad alto valore biologico. Il controllo dell’apporto di sodio e potassio diventa fondamentale nelle fasi più avanzate di malattia renale.
La dieta gioca un ruolo importante e delicato nella gestione dell’azotemia alta. Sapere cosa mangiare per l’azotemia alta e cosa evitare è fondamentale per ridurre il carico sui reni e migliorare la qualità della vita. In caso di azotemia alta, è consigliabile privilegiare cibi leggeri e ricchi di acqua, come frutta e verdura fresca. I cereali integrali, come riso e quinoa, possono essere un’ottima fonte di energia senza sovraccaricare i reni. Le proteine vegetali, come i legumi, possono essere consumate in quantità moderate per ridurre la produzione di urea. Gli alimenti da evitare includono carne rossa, formaggi stagionati e cibi ricchi di sale. Una dieta per azotemia alta dovrebbe essere supervisionata da un nutrizionista per garantire un apporto bilanciato di nutrienti, soprattutto nei pazienti con insufficienza renale.
Le evidenze scientifiche attuali non dimostrano che un elevato apporto proteico causi danni renali in individui sani con funzione renale normale. Il discorso cambia in presenza di malattie renali, anche iniziali o non diagnosticate, o in condizioni particolari come il monorene. L'associazione tra alte proteine e danno renale deriva spesso da un approccio prudenziale e dall'interpretazione di esami ematici alterati negli sportivi. Conclusione: in assenza di patologie renali, le diete iperproteiche non risultano dannose per i reni. Tale metodo di valutazione, per quanto "logico", è comunque "spannometrico" e di limitata utilità nell'applicazione del "singolo".
Azotemia alta: quando preoccuparsi e come intervenire
Azotemia Bassa
L’azotemia bassa è meno frequente rispetto a quella alta, ma può essere un segnale di problemi metabolici o nutrizionali. Si verifica quando i livelli di azotemia scendono al di sotto dei valori normali e può essere indicativa di una ridotta produzione di urea da parte del fegato o di una dieta particolarmente povera di proteine. Tra le cause principali troviamo infatti le diete ipoproteiche e la malnutrizione, che riducono la produzione di urea. L’azotemia bassa in gravidanza è un fenomeno abbastanza comune e di solito fisiologico, dovuto all’aumento del volume plasmatico durante la gestazione. Anche le disfunzioni epatiche, come cirrosi o epatiti, possono contribuire a questa condizione. Anche se meno preoccupante rispetto all’azotemia alta, l’azotemia bassa deve essere monitorata per escludere patologie sottostanti o stati di malnutrizione severi.
Esami per l'Azotemia
Gli esami del sangue per l’azotemia rappresentano il primo passo per diagnosticare anomalie nei livelli di azoto e per monitorare la funzionalità renale. Sono test semplici, che forniscono informazioni essenziali sulla salute del paziente. In particolare, il dosaggio dell’azotemia è il test più comune per misurare la concentrazione di azoto nel sangue. Questo esame viene spesso associato alla creatinina per valutare la funzionalità renale in modo più approfondito. Il rapporto azotemia/creatinina è particolarmente utile per distinguere tra cause prerenali, renali e postrenali. In presenza di valori alterati, come un’azotemia valore 54, il medico può richiedere ulteriori esami, come l’ecografia renale o la clearance della creatinina, per ottenere un quadro più dettagliato della salute renale.
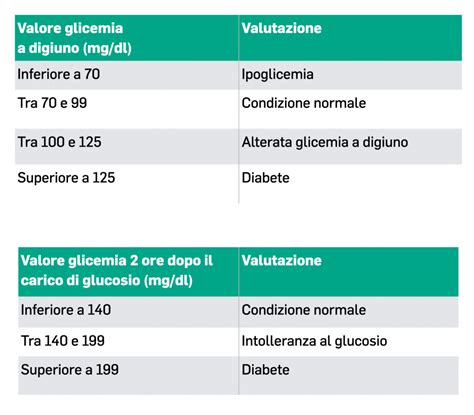
L’azotemia alta, ossia un aumento dei livelli di azoto non proteico nel sangue, è un indicatore che non va sottovalutato. Quando i valori superano la soglia di riferimento, solitamente compresa tra 10 e 50 mg/dL, potrebbe esserci un problema renale o un sovraccarico del metabolismo proteico. È il caso di preoccuparsi soprattutto se l’azotemia alta si associa a sintomi come stanchezza, gonfiore o ridotta produzione di urina. Sì, l’attività fisica intensa può aumentare temporaneamente i livelli di creatinina. Mantenere un’adeguata idratazione, evitare farmaci nefrotossici e seguire le raccomandazioni dietetiche e terapeutiche del tuo medico può aiutare a ridurre questi livelli e far sì che tu possa ripristinare i valori normali di azotemia e creatinina.
Come Abbassare l'Azotemia
Abbassare i livelli di azotemia richiede un approccio integrato, che includa cambiamenti nello stile di vita, modifiche nella dieta e, in alcuni casi, terapie farmacologiche. Sapere come abbassare l’azotemia è fondamentale per prevenire complicazioni. Un’adeguata idratazione è il primo passo per ridurre i livelli di azotemia. Bere almeno due litri di acqua al giorno aiuta i reni a eliminare le sostanze di scarto in modo più efficiente. Ridurre il consumo di proteine, soprattutto quelle di origine animale, è altrettanto importante. Infine, l’attività fisica moderata può migliorare la circolazione e supportare la funzionalità renale.
In casi gravi, i medici possono prescrivere farmaci per abbassare l’azotemia, come diuretici o integratori specifici, che favoriscono l’eliminazione dell’urea. Il trattamento per l’azotemia alta dipende dalla causa sottostante, dal tipo di azotemia e dalla sua gravità. L’obiettivo principale, in ogni caso, è trattare la condizione che ha portato all’aumento dell’azoto nel sangue e prevenire ulteriori danni ai reni.
In linea generale, ecco alcuni approcci terapeutici che possono essere utilizzati:
- Identificazione e trattamento della causa: il medico cercherà di identificare la causa specifica dell’azotemia attraverso esami e test diagnostici. Il trattamento sarà quindi mirato alla causa sottostante, ad esempio, trattando un’infezione, rimuovendo un’ostruzione delle vie urinarie o gestendo una condizione come l’insufficienza cardiaca.
- Fluidi per via endovenosa (IV): in caso di disidratazione, vengono somministrati liquidi per via endovenosa per aumentare il volume dei fluidi e del sangue, migliorando così il flusso sanguigno ai reni.
- Farmaci: a seconda della causa, possono essere prescritti diversi farmaci, come ad esempio farmaci per controllare il potassio nel sangue o ripristinare i livelli di calcio, farmaci adrenergici, corticosteroidi o espansori del volume plasmatico.
- Diuretici: per aumentare la produzione di urina e aiutare ad eliminare i liquidi in eccesso.
- Stent ureterali: in caso di ostruzione delle vie urinarie, possono essere inseriti stent ureterali per permettere all’urina di fluire dai reni alla vescica.
- Dialisi: nei casi più gravi, quando i reni non riescono più a svolgere la loro funzione di filtraggio, può essere necessario ricorrere alla dialisi.
- Modifiche alla dieta: in alcuni casi, può essere necessario seguire una dieta a basso contenuto di proteine per ridurre la produzione di scorie azotate. È importante consultare un medico o un dietologo per ricevere indicazioni specifiche sulla dieta più appropriata.
Anche alcuni cambiamenti nello stile di vita possono aiutare a migliorare la salute dei reni, come ad esempio: limitare l’uso di farmaci che possono danneggiare i reni (FANS, antibiotici), se non necessari; mantenere un’adeguata idratazione; limitare il consumo di alcol; seguire una dieta sana, ricca di frutta, verdura e cereali integrali, e limitare il consumo di sale; fare esercizio fisico regolarmente; smettere di fumare. Sarà ovviamente il medico ad eseguire una diagnosi accurata e sviluppare un piano di trattamento personalizzato.

Creatinina alta cosa fare? Se riscontri un livello elevato di creatinina, è importante consultare un medico per identificare la causa sottostante. Il tuo medico potrebbe consigliarti modifiche allo stile di vita come migliorare l’assunzione di liquidi, regolare la dieta, o modificare l’uso di certi farmaci che potrebbero influenzare la funzione renale. Inoltre, potrebbero essere necessari ulteriori esami per valutare la salute dei reni e, a seconda della causa, trattamenti specifici per gestire la condizione che sta causando l’aumento della creatinina.
tags: #aminoacidi #ramificati #e #azotemia