Le evidenze storiche sull’efficacia dell’elioterapia sono numerose, a partire dal premio Nobel che Niels Ryberg Finsen ricevette nel 1903 per aver dimostrato la straordinaria e rapida efficacia terapeutica dell’esposizione alla luce solare sulle lesioni cutanee tubercolari. La vitamina D va quindi ben oltre al solo metabolismo osseo. Lo conferma l’osservazione che il recettore per la vitamina D (VDR) è sostanzialmente ubiquitario nel nostro organismo ed è ben rappresentato in particolare nei tessuti extrascheletrici. Tale recettore è stato riscontrato anche nei lieviti e in animali privi di apparato scheletrico e dentario. Tra le azioni extrascheletriche della vitamina D, questa review si concentrerà su quella relativa alla modulazione della risposta immunitaria.
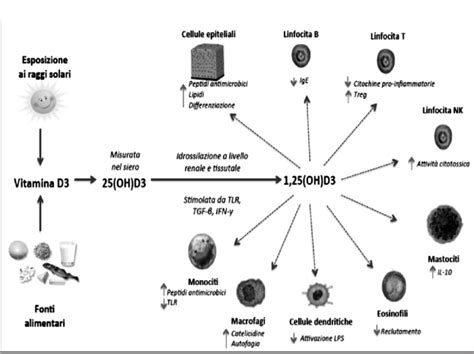
L’effetto della vitamina D sulle cellule immunitarie è stato molto studiato in questi anni. I monociti/macrofagi giocano un ruolo chiave per la protezione delle infezioni producendo citochine pro-infiammatorie. Il legame di componenti patogeni con i recettori toll-like espressi sulla superficie di monociti e macrofagi induce la sovra-espressione del VDR e del citocromo CYP27B1, indispensabile per l’attivazione della vitamina D all’interno della cellula. Il legame della vitamina D attivata [1,25(OH)2D] con VDR a livello intracellulare forma un eterodimero che, legandosi al DNA, induce la produzione di catelicidina e b-defensine. In presenza della forma attiva della vitamina D si realizza una downregolazione del Sistema Maggiore di Istocompatibilità di classe II (MHC di classe II) e delle molecole co-stimolatorie, espresse sulle cellule dendritiche, con conseguente minore attivazione delle cellule T. Anche i linfociti T esprimono sia il VDR che il CYP27B1. I linfociti B, nel sistema immunitario, sono i protagonisti della produzione di autoanticorpi. Anche queste cellule esprimono il VDR e il CYP27B1.
Se consideriamo l’azione generale della vitamina D (nella sua forma attiva) sul sistema immunitario, appare evidente come vi sia uno stimolo sulla capacità innata distruttiva dei vari patogeni, ma al contempo anche una consensuale modulazione della risposta adattativa antigene specifica. Infatti, il ruolo della risposta Th1 è quello di amplificazione della risposta infiammatoria, che deve a sua volta essere in qualche modo controllata dalla risposta Th2. La vitamina D sembrerebbe agire favorendo questo tipo di “controllo”. È interessante notare come l’azione della 1,25(OH)2D sia sempre inibitoria a carico delle cellule linfocitarie, ma con gradi di inibizione molto diversi. Ci sarebbe un’inibizione marcata a carico delle cellule che sostengono e amplificano le Th1, Th17 e B cell, mentre l’effetto inibitorio sarebbe molto più blando sulle cellule che regolano-spengono la risposta immunitaria (Th2 e Treg). In tal modo, il risultato finale, in presenza di adeguati livelli di vitamina D, sarebbe quindi quello di una “relativa stimolazione” di queste ultime con conseguente azione di tipo immuno-modulatore.
Malgrado i dati disponibili, è tuttora difficile stabilire con certezza una relazione di causa-effetto tra la carenza vitaminica D e le patologie autoimmuni. Contraddittori sono invece i risultati di studi osservazionali sull’uomo, mentre in genere deludenti quelli relativi alla supplementazione vitaminica D di soggetti con malattie autoimmuni accertate. Non c’è pertanto al momento sufficiente evidenza sulla possibile efficacia della supplementazione di vitamina D nella prevenzione dell’insorgenza di malattie autoimmuni. Sarebbero necessari studi longitudinali a lungo termine eseguiti sulla popolazione generale.
Questo tipo di studio è stato finalmente disponibile e i risultati appaiono davvero incoraggianti. Lo studio VITAL, recentemente pubblicato, si è posto l’obiettivo di indagare se la vitamina D (associata o meno ad acidi grassi omega 3 a catena lunga) sia in grado di ridurre il rischio di malattie autoimmuni. Si tratta di un trial clinico randomizzato, in doppio cieco, controllato con placebo, realizzato negli USA che ha coinvolto 25.871 soggetti (12.786 uomini ≥ 50 anni e 13.085 donne ≥ 55 anni) seguiti in media per oltre 5 anni. I soggetti erano randomizzati ad assumere quotidianamente 2.000 UI di vitamina D (o placebo) e acidi grassi omega 3 (1.000 mg/die) o placebo. L’obiettivo dello studio, per espressa ammissione degli stessi ricercatori, non intendeva analizzare gli effetti della supplementazione con vitamina D di una coorte di soggetti carenti, ma bensì su un campione rappresentativo di anziani statunitensi nella popolazione generale. Il fatto poi che siano stati esclusi dall’arruolamento i soggetti con una storia di patologia renale o epatica cronica, con ipercalcemia, neoplasie maligne, malattie cardiovascolari o altre malattie gravi, ha permesso di selezionare solo soggetti sostanzialmente sani. Per questo motivo non deve stupire che il numero di soggetti che hanno sviluppato nel corso dello studio le patologie autoimmunitarie considerate sia stato comunque esiguo in numero assoluto (278 casi, che rappresenta in pratica un’incidenza di nuovi casi poco superiore all’1% nei 5 anni di osservazione).
Dal momento che le malattie autoimmuni si sviluppano lentamente nel tempo, nello studio era prevista anche un’analisi ulteriore che escludeva gli eventi comparsi durante i primi due anni, considerando solo gli ultimi tre anni dell’intervento. Le malattie autoimmuni sappiamo bene che sono un gruppo di condizioni eterogenee con meccanismi patogenetici spesso simili che si accompagnano a severe conseguenze in termini sia di morbilità che di mortalità.

La vitamina D aiuta le ossa ad assorbire il calcio, che è vitale per la loro salute e il rafforzamento. La carenza di vitamina D può aumentare, e di molto, il rischio di osteoporosi. Secondo gli esperti, dosi più elevate di prednisone, un farmaco per l’artrite reumatoide, aumentano anche il rischio di osteoporosi. Questa condizione fa sì che le ossa perdano densità e si indeboliscano, aumentando il rischio di fratture ossee dovute a incidenti come le cadute, o anche il semplice urto contro mobili e oggetti. È consigliabile richiedere un consulto al proprio medico in caso di artrite e rischio di osteoporosi. In caso di artrite e carenza di vitamina D è importante assumere i giusti integratori ed alimentarsi in modo corretto, privilegiando il consumo di cibi ricchi di tale vitamina. Questo è il primo passo verso la prevenzione o il trattamento dell’osteoporosi. Il calcio è essenziale per mantenere le ossa sane, mentre la vitamina D aiuta il corpo ad assorbire il calcio e a proteggere le ossa. In commercio è possibile trovare cereali per la colazione, succhi e altri alimenti che contengono calcio e vitamina D. Anche l’esercizio fisico migliora i sintomi dell’osteoporosi e dell’artrite. E mentre gli integratori e l’esposizione al sole potrebbero non alleviare l’infiammazione articolare, apportano benefici alla salute dei muscoli. Muscoli forti intorno alle articolazioni possono alleviare alcuni dei disagi causati dall’artrite. Questo perché i muscoli più forti eliminano parte dello stress dalla cartilagine danneggiata nelle articolazioni, e supportano anche le ossa.
La vitamina D viene spesso associata al prevenire, rallentare o ridurre l’infiammazione dell’artrite. Ma ci sono poche prove contrastanti che gli integratori di vitamina D possano alleviare o prevenire i sintomi dell’artrite. Un esempio è uno studio nel Journal of the American Medical Association che ha esaminato il legame tra vitamina D ed artrite, in particolare se l’assunzione di integratori di vitamina D aiuterebbe. Un altro studio ha suggerito che la vitamina D può aiutare a preservare la cartilagine del ginocchio. I ricercatori hanno scoperto che gli anziani avevano una cartilagine del ginocchio in condizioni migliori quando erano stati maggiormente esposti al sole, e livelli più alti di vitamina D nel sangue. Sebbene sia raro, è possibile avere livelli alti di vitamina D. Ciò accade attraverso un uso eccessivo di integratori, e difficilmente con una combinazione di fattori quali alimentazione ed esposizione al sole. La tossicità della vitamina D, o ipervitaminosi D, provoca l’accumulo di calcio nel sangue.
L’ipovitaminosi D è altamente prevalente nei pazienti con malattie reumatologiche infiammatorie e autoimmunitarie, e sempre più evidenze ne confermano l’impatto sull’attività di malattia, sugli outcome clinici e persino sulla mortalità. La carenza di vitamina D è infatti altamente prevalente nei pazienti affetti da IRDs come artrite reumatoide, spondilite anchilosante, lupus eritematoso sistemico, sclerosi sistemica e artrite psoriasica, con una frequenza nettamente superiore rispetto alla popolazione generale. Uno studio recentemente pubblicato su the Journal of Rheumatology suggerisce che il riscontro di ipovitaminosi D potrebbe essere predittivo di una maggiore attività e di una maggiore severità di malattia in pazienti con artrite reumatoide all’esordio. Non solo: un deficit vitaminico D iniziale potrebbe essere anche predittivo di una più rapida progressione radiografica di malattia in questa popolazione di pazienti.
I presupposti dello studio “La gestione dell’artrite all’esordio è cruciale nella gestione complessiva della malattia ed è codificata dalla raccomandazioni internazionali incluse nelle Linee guida - ricordano i ricercatori nell'introduzione al lavoro -. Ciò premesso, abbiamo ancora bisogno di affinare il processo di identificazione dei pazienti a rischio di danno radiografico precoce, al fine di adattare il trattamento o proporre sin dall'inizio un approccio aggressivo alla terapia per prevenire la progressione di malattia”. Sono numerosi gli studi che hanno identificato alcuni fattori prognostici associati con un outcome radiografico peggiore - erosioni precoci, livelli elevati di reattivi di fase acuta o di fattore reumatoide (RF) o anticorpi anti-citrullina (ACPA). Non solo: alcuni fattori ambientali, come il tabacco ad esempio, giocano un ruolo essenziale nella patogenesi dell’AR. In questo contesto, alcuni studi hanno postulato un possibile ruolo predittivo anche dei livelli sierici di vitamina D, come suggerito dall’esistenza di un gradiente di prevalenza nord-sud dell’AR. Inoltre, uno studio pubblicato dalla stessa equipe di ricercatori, ha dimostrato l’esistenza di un danno radiografico in pazienti con AR all’esordio, con insorgenza stagionale dei sintomi (inverno o primavera, quando l’esposizione solare è ridotta e la produzione per fotosintesi cutanea di vitamina D è ridotta).
Su questi presupposti è nato il nuovo studio, che ha voluto verificare l’effetto dei livelli sierici di vitamina D sull’attività e la severità di malattia in una coorte di pazienti con AR all’esordio. L’obiettivo principale dello studio era di verificare l’associazione esistente tra i livelli sierici iniziali di 25(OH)D con l’attività di malattia, misurata mediante punteggio DAS28-ESR, la disabilità misurata mediante l’indice HAQ-DI, e il danno radiografico misurato mediante l’indice modificato mTSS al basale in pazienti con AR all’esordio appartenenti ad una coorte di pazienti francese con malattia iniziale (ESPOIR). L’obiettivo secondario dello studio, invece, era quello di valutare il legame esistente tra i livelli iniziali di 25(OH)D e la disabilità funzionale o la progressione radiografica di malattia nel corso del primo anno di osservazione.
I pazienti inclusi nella coorte ESPOIR erano affetti da AR all’esordio, in trattamento tra il 2002 e il 2005 in una delle 14 cliniche reumatologiche coinvolte, dislocate sul territorio francese. Quelli che presentavano 2 o più articolazioni tumefatte per più di 6 settimane e meno di 6 mesi erano eleggibili per l’inclusione nello studio. Al contrario erano esclusi dal reclutamento i pazienti che avevano avuto un trattamento pregresso con un DMARD o uno steroide. I pazienti reclutati sono stati sottoposti a visita medica ogni 6 mesi per 2 anni e, successivamente, una volta l’anno. L’analisi pubblicata ha utilizzato i dati ottenuti nel corso della visita medica iniziale e quelli delle visite a 6 e a 12 mesi. In concomitanza con ciascuna visita medica, i ricercatori hanno misurato sia l’attività di malattia che la progressione, utilizzando il punteggio DAS28-ERS e quello di disabilità HAQ-DI. Inoltre, hanno eseguito radiografie a livello delle mani e dei polsi a cadenza semestrale e definito la presenza di una condizione di “progressione radiografica di malattia” come l’incremento di almeno una unità del punteggio mTSS rispetto al basale. È stata effettuata una misurazione dei livelli iniziali di 25(OH)D nel sangue e sono state effettuate analisi multivariate che hanno messo a confronto i pazienti con deficit vitaminico D al basale (<10 ng/ml) rispetto a quelli con livelli sufficienti di vitamina D (≥10 ng/ml). Da ultimo, i ricercatori hanno condotto analisi di regressione logistica per identificare i predittori al basale degli outcome di malattia a 6 e a 12 mesi.
Risultati principali: Il processo di reclutamento ha portato ad includere nello studio 645 pazienti della coorte ESPOIR per le successive analisi di regressione. Questi avevano un'età media di 48,8±12,2 anni; 497 (77,1%) erano pazienti di sesso femminile e 592 (91,8%) erano di etnia Caucasica. I livelli sierici medi iniziali di vitamina D erano pari a 20,55±11,10 ng/ml e la condizione di deficit vitaminico D è stata documentata in 114 pazienti (17.7%). Al basale, i pazienti con deficit vitaminico D mostravano punteggi elevati sia relativi all'attività di malattia (DAS28-ESR; p=0,007) che alla disabilità (HAQ-DI; p=0,001) rispetto ai pazienti con livelli sierici di vitamina D ≥10 ng/ml. Dalle analisi multivariate è emerso che il deficit iniziale di vitamina D costituiva il predittore più forte di HAQ-DI ≥0,5 a 6 mesi (OR=1,7; IC95%=1,05-2,76; p=0,031). Non solo: ad un anno, il deficit vitaminico D è risultato associato anche con la progressione di mTSS (OR=1,9; IC95%=1,19-3,03; P =0,007) e un punteggio di erosione maggiore (OR=1,89; IC95%=1,18-3,03; p =0,007).
Riassumendo: In conclusione, bassi livelli basali di vitamina D nel sangue in pazienti con AR all'esordio si associano ad una malattia iniziale più attiva e più severa e potrebbero essere predittivi di disabilità o di progressione radiografica di malattia ad un anno. Pur con alcuni limiti metodologici intrinseci riconosciuti dagli stessi autori (mancata disponibilità di dati sui livelli di calcio e fosforo nel sangue, osservazioni limitate a pazienti con AR all'esordio anziché con malattia di grado moderato-severo), lo studio suggerisce che alcuni fattori ambientali, come una ridotta esposizione solare, potrebbero giocare un ruolo nella patogenesi dell’AR. Di qui la possibilità futura di esplorare un possibile beneficio derivante dalla supplementazione vitaminica in queste condizioni carenziali, da valutare in studi prospettici di intervento ad hoc.
| Parametro | Deficit Vitamina D vs Livelli Adeguati (Basale) | Deficit Vitamina D come Predittore a 6 mesi | Deficit Vitamina D come Predittore a 12 mesi |
|---|---|---|---|
| Attività di Malattia (DAS28-ESR) | Punteggi elevati (p=0,007) | - | - |
| Disabilità (HAQ-DI) | Punteggi elevati (p=0,001) | Predittore di HAQ-DI ≥0,5 (OR=1,7; IC95%=1,05-2,76; p=0,031) | - |
| Progressione Radiografica (mTSS) | - | - | Associato a progressione di mTSS (OR=1,9; IC95%=1,19-3,03; P =0,007) |
| Erosioni | - | - | Associato a punteggio di erosione maggiore (OR=1,89; IC95%=1,18-3,03; p =0,007) |
In tutto il mondo, circa la metà della popolazione adulta soffre di carenza di vitamina D (<50 nmol/l). Questo aumenta il rischio di fratture ossee e cadute. La vitamina D svolge funzioni endocrine e paracrine. Agisce attraverso un recettore intracellulare altamente specifico (VDR) che è presente, ad esempio, nelle cellule T e B, nei macrofagi, ma anche nelle cellule muscolari, cardiovascolari, cerebrali e cartilaginee. La vitamina D ha quindi carattere ormonale e ha funzioni che vanno ben oltre la regolazione del metabolismo del calcio. La pelle è la principale fonte di assorbimento: il corpo umano produce vitamina D attraverso i raggi UVB.
Nel caso dell’artrite reumatoide (RA), la vitamina D ha un potenziale interessante soprattutto per i suoi effetti antinfiammatori e di rafforzamento muscolare, nonché per il suo ruolo mediato dal VDR nella maturazione della cartilagine. La carenza di vitamina D è molto comune nei pazienti con RA. La RA aumenta di due volte il rischio di fratture dell’anca e vertebrali, nonché di cadute, perché la RA è associata a dolore articolare e perdita di forza. La relazione tra RA e vitamina D è stata indagata in diversi studi. L’Iowa Women’s Health Study ha dimostrato che l’assunzione di vitamina D supplementare di 400 UI/giorno era associata a una riduzione del 34% del rischio di RA. Nel Norfolk Arthritis Register, è stata trovata una relazione inversa tra il livello di 25(OH)D e il numero di articolazioni tenere. Già nel 1998, Larsson et al. nei topi con RA indotta dal collagene, dimostrano che il trattamento preventivo con un analogo della vitamina D ha impedito la RA nel 50% dei casi, e negli animali che hanno sviluppato la malattia, i sintomi erano più lievi. In contrasto con i risultati dell'”Iowa Women’s Health Study”, lo studio “Women’s Health Initiative”, come unico studio di intervento, non ha potuto dimostrare alcun effetto significativo della somministrazione di vitamina D (400 UI/giorno) sull’incidenza di RA in 36 282 donne in postmenopausa.
Nel 2005, siamo stati in grado di dimostrare nello studio Framingham che livelli più elevati di 25(OH)D sono correlati a una maggiore densità minerale ossea (BMD) nei pazienti affetti da osteoartrite del ginocchio. L’osteoartrite provoca debolezza muscolare, aumento delle cadute e aumenta il rischio di frattura dell’anca di due volte rispetto alla popolazione normale. Questo rende utile affrontare la carenza di vitamina D nei pazienti affetti da osteoartrite. In sintesi, l’aumento del rischio di cadute e fratture nei pazienti con RA e osteoartrite dovrebbe essere considerato un’importante argomentazione di base per l’integrazione generale di vitamina D nella pratica. Non è ancora stato dimostrato se la vitamina D abbia anche un effetto modulatore della malattia in questi pazienti. Tuttavia, esistono prove meccanicistiche derivanti da lavori di scienza di base che possono spiegare un effetto protettivo della vitamina D sulla progressione della malattia nell’AR e nell’osteoartrite, osservato in ampi studi di coorte, attraverso un effetto diretto della vitamina D sulla cartilagine e sulle cellule immunitarie. Si attendono prove da grandi studi clinici di intervento con una dose di vitamina D sufficientemente elevata.
La carenza di vitamina D è comune in numerose condizioni reumatiche. Più dell'85% dei pazienti infatti mostra livelli nel sangue di vitamina D talmente al di sotto dei livelli di norma che la stessa assunzione della "dose giornaliera raccomandata" per questa vitamina risulta insufficiente ai fini della normalizzazione dei valori. Inoltre, bassi livelli di vitamina D sembrano associati a un maggiore rischio di mortalità e di tumori benigni e/o maligni nei pazienti reumatici. È quanto emerge da una serie di studi. Nel primo studio, circa il 58% dei pazienti reumatici presenta livelli di vitamina D molto al di sotto dei valori di norma (che sono 48-145 nmol/L). In un secondo studio condotto su più di 1.000 pazienti con artrite reumatoide, i livelli di 25(OH)D sono al di sotto dei valori di norma nell'85% dei pazienti che non hanno assunto integratori di vitamina D, ma anche nel 60% di coloro che invece lo hanno fatto regolarmente. Anche l'assunzione di integratori di vitamina D in dosi giornaliere "abbondanti" non sia sufficiente a normalizzare i valori carenti nei pazienti reumatici. Nello studio, solo il 29% dei pazienti trattati ha infatti raggiunto livelli di vitamina D considerati accettabili nelle persone sane. D'altra parte, la riduzione dei livelli di vitamina D risulta associata anche a un rischio aumentato di tumore e di mortalità dei pazienti, indipendentemente dalla loro età, dal sesso e da altre variabili.
I nuovi dati epidemiologici evidenziano dunque che vi è un forte legame fra la carenza di vitamina D e l'aumento dell'incidenza, della gravità e delle complicanze delle malattie reumatiche autoimmuni. La vitamina D è normalmente prodotta nella pelle in seguito all'esposizione solare, per cui non è da considerarsi una vitamina in senso stretto. Persone sane con una adeguata esposizione alla luce del sole non necessitano integratori dietetici come nel caso delle altre vitamine.
L’artrite reumatoide (AR) è una malattia autoimmune che colpisce principalmente le articolazioni, ma che può influire anche su altre parti del corpo causando infiammazioni e dolore generalizzati. Un aspetto spesso trascurato dai pazienti è la presenza di carenze nutrizionali e disturbi metabolici, che possono peggiorare il decorso della malattia e influire sulla loro qualità di vita. La vitamina D è cruciale per il buon funzionamento del sistema immunitario, la gestione dell’infiammazione e il controllo del dolore, ed è particolarmente importante per i pazienti affetti da artrite reumatoide. La mancanza di vitamina D può contribuire all’aggravarsi della malattia, e molte persone non sono consapevoli di quanto questa carenza possa influire sul loro stato di salute. Oltre alla vitamina D, altre carenze di micronutrienti possono influire negativamente sul decorso dell’artrite reumatoide. La carenza di minerali come il magnesio, la vitamina K2, il boro, lo zinco, e delle vitamine del complesso B può compromettere ulteriormente la salute dei pazienti. Anche i probiotici e gli Omega-3 sono fondamentali per contrastare l’infiammazione, mentre la vitamina C è cruciale per la riparazione del tessuto connettivo.
Molti pazienti con artrite reumatoide non sono consapevoli di avere carenze metaboliche o micronutrizionali che influenzano negativamente la loro condizione. I risultati dei test aiutano i medici a sviluppare un piano di trattamento personalizzato, che può includere modifiche allo stile di vita, integrazione di vitamine e minerali, e strategie nutrizionali specifiche. L’approccio integrato, che combina correzioni nutrizionali e supporto medico, ha portato a risultati significativi. Infatti, l’85% dei pazienti che hanno corretto le carenze di vitamina D e altri micronutrienti ha visto un miglioramento significativo nel decorso dell’artrite reumatoide, con riduzione del dolore e aumento della mobilità.
Vitamina D e longevità. C’è un nesso?
Lo studio per la prima volta ha previsto l’uso di sangue periferico e liquido sinoviale associati all’articolazione infiammata dei pazienti con artrite reumatoide. «La nostra attuale comprensione della vitamina D e dell’artrite reumatoide si basa su studi sul sangue del paziente che potrebbero non rappresentare realmente la situazione nel sito di infiammazione, cioè nelle articolazioni. I ricercatori hanno concluso che se si desidera usare la vitamina D in pazienti con artrite reumatoide, potrebbe essere necessario prescrivere dosi molto più elevate di quelle attualmente impiegate o fornire anche un trattamento che corregga l’insensibilità alla vitamina D delle cellule immunitarie all’interno dell’articolazione.
Un recente studio statunitense ha indagato la relazione tra consumo di vitamina D e Omega-3 derivati da pesce nel ridurre il rischio di sviluppare patologie autoimmuni, in particolare artrite reumatoide, polimialgia reumatica, autoimmunità alla tiroide e psoriasi. Ampio il campione preso in esame, composto da 25.871 partecipanti, 12.786 uomini over 50 e 13.085 donne over 55 al momento dell’arruolamento. Per quanto riguarda l’assunzione di vitamina D, nel gruppo di studio 123 partecipanti hanno sviluppato una malattia autoimmune nei 5 anni di follow-up, contro 155 nel gruppo di controllo. Per quanto riguarda invece gli Omega-3, 130 soggetti del gruppo di studio hanno sviluppato una malattia autoimmune, contro i 148 del gruppo di controllo. Questi dati ci dicono che l’assunzione della sola vitamina D in modo continuativo negli anni riduce il rischio di ammalarsi di autoimmunità del 22%, mentre i soli Omega-3 del 15%. Questo studio randomizzato, controllato e in doppio cieco è pubblicato sulla rivista British Medical Journal. Gli autori hanno però intenzione di continuare a seguire i soggetti dello studio per verificare cosa succede nel tempo e anche quali effetti ha la vitamina D sui sintomi delle malattie autoimmuni.
Il ruolo della vitamina D come modulatore del sistema immunitario è noto: questa sostanza regola l’espressione di parecchi geni, molti dei quali hanno a che fare con il sistema immunitario innato o acquisito. Inoltre tanto i linfociti T e B che i macrofagi presentano moltissimi recettori per la vitamina D sulla propria membrana. Questa vitamina sembra avere un ruolo importante nell’inibire la produzione da parte dei linfociti B di auto-anticorpi e nel promuovere la differenziazione dei monociti in macrofagi, sopprimendo le citochine infiammatorie. E sappiamo che l’infiammazione è una delle componenti delle malattie autoimmuni. Insomma, i risultati di questo studio sono in linea con precedenti osservazioni, il che ne rinforza la veridicità. Un altro esito interessante è che la supplementazione con vitamina D sembra essere più efficace in persone con basso indice corporeo, forse perché questa è una sostanza liposolubile: il grasso del corpo potrebbe diluirla e ridurne l’effetto.
tags: #vitamina #d #per #artrite #reumatoide