L'"occhio nero" è l'espressione utilizzata per descrivere un'ecchimosi nell'area peri-orbitale, causata da un infortunio al viso.
A causa del trauma, il sangue e altri fluidi fuoriescono dai capillari e si raccolgono nei tessuti circostanti, provocando la comparsa di gonfiore.
Durante il processo di riassorbimento del versamento ematico, l'area lesa è caratterizzata da una colorazione bluastra-viola, in modo simile ad un livido.
Un occhio nero è un infortunio abbastanza comune e, nella maggior parte dei casi, rappresenta una lesione relativamente minore, che guarisce spontaneamente dopo pochi giorni.
Tuttavia, può essere conseguente anche a danni più gravi, che richiedono l'attenzione medica.
Per esempio, il sanguinamento nella camera oculare anteriore (ifema) può interessare la cornea e produrre conseguenze per la visione.
A dispetto di quello che suggerisce il nome, l'occhio nero non è una lesione oculare, ma un livido intorno all'orbita.
Nella maggior parte dei casi, un occhio nero è causato da un trauma al viso che provoca la rottura dei capillari localizzati intorno all'orbita oculare ed il conseguente ematoma.
Alcuni trattamenti, come la chirurgia plastica al viso, possono indurre lo sviluppo di un occhio nero, evidente durante il recupero post-operatorio.
Reazioni allergiche, condizioni ereditarie, infezioni cutanee o dentali possono provocare gonfiore al volto. Tuttavia, queste non causano la comparsa della tipica colorazione scura nella zona intorno all'occhio.
Sintomi di un Trauma Cranico
Dopo un infortunio che interessa la zona oculare, è importante distinguere tra i sintomi di un "semplice" occhio nero e quelli che potrebbero indicare una più grave ferita alla testa.
Sintomi dell'Occhio Nero
- Gonfiore intorno all'occhio. L'edema può determinare difficoltà ad aprire l'occhio interessato.
- La pelle intorno agli occhi può essere arrossata in un primo momento.
- Nel corso del tempo, la zona lesa assume progressivamente una tonalità più scura (di colore rosso-bluastro, poi verde, quindi giallo).
Sintomi di Traumi più Gravi
Nei casi più gravi, la comparsa di un occhio nero può coincidere con un trauma oculare o cranico e può associarsi alle seguenti manifestazioni:
- Perdita della vista.
- Visione doppia.
- Incapacità di muovere l'occhio.
- Secrezioni di liquido chiaro o sangue dalle orecchie o dal naso.
- Versamento ematico sulla superficie oculare anteriore.
- Mal di testa persistente o perdita di coscienza.
In alcuni casi di trauma all'occhio, può verificarsi l'aumento della pressione all'interno del bulbo oculare (ipertensione oculare).
Se entrambi gli occhi sono neri, potrebbe essersi verificata una frattura del cranio.
Diagnosi e Valutazione Medica
Nella maggior parte dei casi, tutto ciò che è necessario per diagnosticare un occhio nero è un esame fisico.
Il medico può verificare il movimento degli occhi e la presenza di abrasioni o corpi estranei che possono danneggiare il bulbo oculare.
Le lesioni contusive degli occhi, come accade in alcuni sport da contatto o per incidenti ordinari, potrebbero determinare un distacco della retina, emorragie interne o altri problemi.
Una frattura dell'orbita potrebbe danneggiare un muscolo oculare, i tessuti molli circostanti o il nervo ottico.
In alcuni casi, la chirurgia può essere necessaria per correggere la condizione.
Per confermare la diagnosi, il paziente può essere sottoposto ad una radiografia o ad una TAC (tomografia assiale computerizzata).
In caso di lesione più grave, il paziente può essere indirizzato alla valutazione di un otorinolaringoiatra, di un neurochirurgo o di un chirurgo plastico, allo scopo di stabilire la terapia più adeguata.
Il paziente dovrebbe consultare immediatamente un medico se si sviluppano un forte dolore e gonfiore non correlati alla lesione, segni di infezione, versamento di sangue negli occhi, alterazioni del comportamento o della visione, nausea, vertigini o vomito, oppure se i sintomi non migliorano dopo pochi giorni di trattamento.
Rimedi e Trattamenti
Rimedi Domiciliari
Per il primo giorno, l'applicazione di un impacco di ghiaccio per 20 minuti, ogni ora, può aiutare ad alleviare il gonfiore e a ridurre le emorragie interne grazie alla costrizione dei capillari indotta dal freddo.
Il ghiaccio non dev'essere posto direttamente a contatto con la zona lesa, ma alcuni cubetti dovrebbero essere avvolti in un panno.
Il paziente dovrebbe proteggere l'area da ulteriori lesioni fino alla completa guarigione.
Quando possibile, è utile riposare per favorire il recupero.
Uno stereotipo prevede il posizionamento di una bistecca o di altre carni crude sull'area lesa, per agevolare la guarigione dell'occhio nero. Questo non è consigliato, in quanto si rischia una contaminazione batterica, che può causare più danni se la pelle è danneggiata.
Trattamento Medico
Nella maggior parte dei casi, il medico può prescrivere farmaci analgesici, che aiutino a gestire il dolore e il disagio associati all'occhio nero.
Inoltre, possono essere fornite indicazioni relative alla protezione della zona lesa.
L’occhio nero, chiamato anche ematoma periorbitale o ecchimosi periorbitale, indica la colorazione bluastro/nerastra, tipica di un ecchimosi o di un ematoma, che appare nella regione attorno all’occhio.
Dolore attorno all’area che ha subito la lesione.
Sono molteplici le cause all’origine di un ematoma periorbitale, anche quando si manifesta senza motivo apparente.
Fratture: fratture alle ossa del viso, specialmente quelle nelle vicinanze degli occhi, possono causare lividi periorbitali anche particolarmente severi.
Non vanno poi escluse altre cause, che spesso riescono a giustificare un occhio nero che si è sviluppato senza una ragione apparente.
Si possono compiere alcune prime azioni, quando ci si ritrova con un occhio nero, al fine di tenere sotto controllo il gonfiore e il dolore.
Si può applicare del ghiaccio o un impacco freddo immediatamente dopo il trauma, per aiutare a ridurre il gonfiore e il sanguinamento interno.
Non bisogna però applicare il ghiaccio direttamente sulla pelle, è più opportuno avvolgerlo in un panno morbido.
Gli antidolorifici da banco, come l’ibuprofene o il paracetamolo, possono aiutare a gestire il dolore.
Vanno però evitati farmaci anticoagulanti come l’aspirina, che può determinare un aumento di sanguinamento.
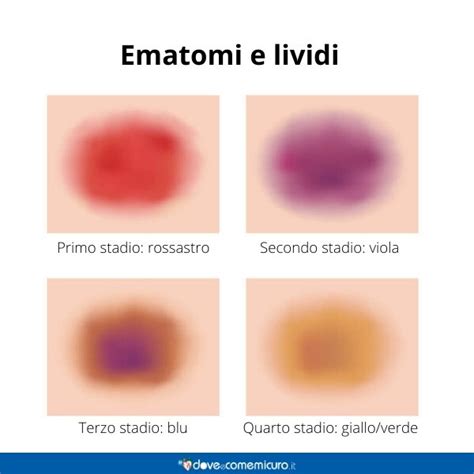
Nei primi due giorni, subito dopo il trauma, l’area intorno all’occhio potrebbe apparire gonfia e rossa.
Nei giorni successivi inizia l’assorbimento del sangue accumulato nei tessuti e il livido cambia colore virando verso il verde, il giallo o il marrone.
Questi tempi possono cambiare notevolmente se il paziente presenta condizioni che possono interferire con il processo di guarigione.
Tipologie di Trauma Cranico
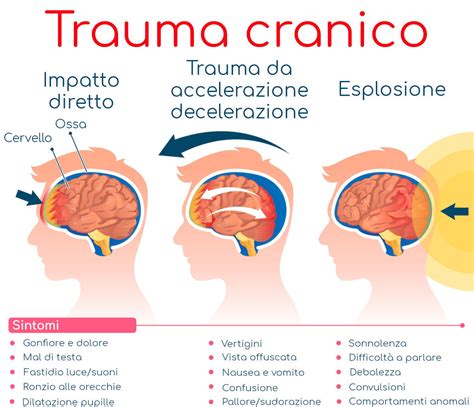
Il trauma cranico, anche noto come lesione cerebrale traumatica (TBI), consiste in un danno traumatico al cervello, causato dall’azione di forze esterne.
Non tutti i colpi alla testa generano un trauma cranico.
Sono soprattutto i forti urti, le cadute, gli incidenti automobilistici o le ferite da arma bianca/arma da fuoco a procurare dei traumi cranici, talvolta fatali.
La lesione cerebrale traumatica può configurarsi nel tipo “penetrante” quando un oggetto perfora l’interno del cranio, provocando una lesione parziale del cervello.
Le ferite da armi da fuoco o con colpi di martello causano questo tipo di lesione.
In alternativa si instaura un trauma cranico non penetrante quando la forza esterna è in grado di smuovere l’intero contenuto della scatola cranica, come avviene in seguito a una caduta.
Il Trauma cranico rappresenta una delle principali cause di morte nel mondo ed è anche implicato in disabilità più o meno evidenti, a seconda della gravità e della sede della lesione cerebrale.
Questo tipo di lesione cerebrale conduce molti pazienti verso lo stato comatoso e pertanto sono sottoposti a un periodo di ricovero di durata variabile nei reparti di terapia intensiva.
Dopo la dimissione dal reparto i pazienti ricevono delle cure specifiche per evitare le complicanze conseguenti al trauma.
Complicazioni e Manifestazioni Neurologiche
Commozione Cerebrale
È l’improvvisa perdita di coscienza che insorge subito dopo l’evento traumatico.
La commozione cerebrale dura da pochi secondi a 30 minuti al massimo.
Essa è associata a turbe mnesiche; si parla di amnesia retrograda, se l’individuo non ricorda eventi precedenti al trauma e di amnesia anterograda se vengono persi alcuni ricordi del periodo post-traumatico.
È un quadro assolutamente benigno; al massimo possono residuare una modesta cefalea o capogiro, entrambi transitori.
Contusione Cerebrale
È un quadro caratterizzato da uno o più focolai di danno a carico del tessuto cerebrale, generalmente superficiali.
Il termine contusione indica un danno del cervello a livello del punto di impatto (lesione da colpo) e dalla parte opposta (lesione da contraccolpo), senza che la teca cranica sia necessariamente fratturata.
L’assenza di frattura fa sì che la quasi totalità dell’energia cinetica venga trasmessa all’encefalo.
La sintomatologia è caratterizzata da prolungata perdita di coscienza, agitazione psicomotoria, segni o sintomi neurologici focali (monoparesi, emiparesi, anisocorie, emianopsie, crisi epilettiche parziali o secondariamente generalizzate), disorientamento spazio-temporale, atipie comportamentali.
È necessario ricorrere alla terapia antiedemigena cerebrale.
Nel caso di trauma con conseguente contusione cerebrale sono frequenti i postumi, in particolare le epilessie.
Ematomi Intracranici
Gli ematomi intracranici sono accumuli di sangue all’interno del cranio, sia nell’encefalo sia tra questo e le ossa craniche.
Gli ematomi intracranici si formano quando una lesione cranica provoca l’accumulo di sangue all’interno dell’encefalo o tra questo e le ossa craniche.
I sintomi comprendono cefalea persistente, sonnolenza, stato confusionale, alterazioni della memoria, paralisi del lato opposto del corpo, difficoltà di linguaggio o di eloquio, e altri sintomi, in base all’area cerebrale lesa.
Per la diagnosi dell’ematoma intracranico si esegue una tomografia computerizzata o una risonanza magnetica per immagini.
Talvolta si ricorre alla chirurgia per drenare il sangue dall’ematoma.
Gli ematomi intracranici sono solitamente determinati da un trauma cranico ma talvolta possono essere causati da emorragie spontanee.
Esistono diversi tipi di ematomi intracranici, tra cui:
- Ematomi epidurali, che si formano fra il cranio e lo strato esterno (dura madre) del tessuto che ricopre il cervello (meningi).
- Ematomi subdurali, che si formano fra lo strato esterno e quello intermedio (aracnoide) delle meningi.
- Ematomi endocerebrali che si formano all’interno dell’encefalo.
In seguito a una lesione, il sanguinamento può interessare anche lo spazio fra l’aracnoide e lo strato interno (pia madre), in tal caso si parla di emorragia subaracnoidea. Tuttavia, poiché in questa zona il sangue non si accumula in un’unica sede, non viene considerata un ematoma.
Per i soggetti che assumono aspirina o anticoagulanti (farmaci che aumentano il rischio di sanguinamento), in particolare se anziani, il rischio di sviluppare un ematoma aumenta, anche in seguito a un trauma cranico minimo.
Gli ematomi intracerebrali e le emorragie subaracnoidee possono derivare anche da ictus.
La maggior parte degli ematomi epidurali ed endocerebrali e molti ematomi subdurali si sviluppa rapidamente e provoca sintomi nel giro di qualche minuto.
Gli ematomi estesi comprimono l’encefalo e possono causare edema ed ernia cerebrale.
L’ernia può causare perdita di coscienza, coma, paralisi di uno o entrambi i lati del corpo, difficoltà respiratoria, rallentamento della frequenza cardiaca e perfino la morte.
Alcune forme di ematoma, in particolare in sede subdurale, possono svilupparsi lentamente e causare graduale stato confusionale e perdita di memoria, specie nelle persone anziane.
I sintomi sono simili a quelli della demenza e si può non ricordare la lesione cranica.
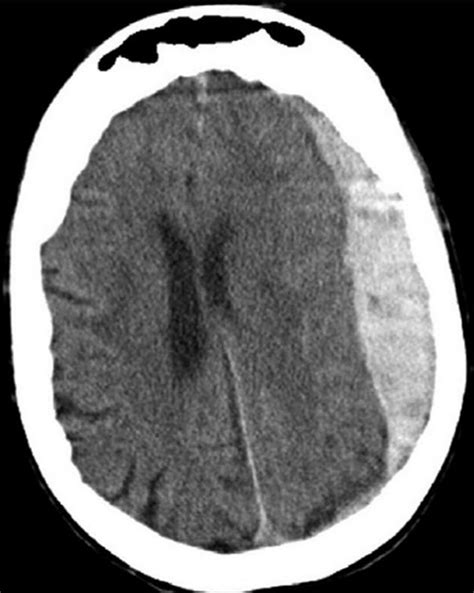
La diagnosi degli ematomi intracranici si basa di solito sui risultati della tomografia computerizzata (TC).
Il loro trattamento dipende dal tipo e dalle dimensioni dell’ematoma e dalla pressione esercitata sul cervello.
Ematoma Extradurale
Si tratta di un quadro drammatico e pericoloso, talora mortale, generalmente da attribuirsi a lacerazione dell’arteria meningea media con conseguente emorragia e raccolta di sangue fra dura madre ed osso.
Quando il volume dell’ematoma diventa importante si ha la compressione del cervello sottostante.
La relativa lentezza con cui l’ematoma si ingrossa è responsabile della sintomatologia ritardata di questa lesione e caratterizza il cosiddetto intervallo libero (tempo intercorrente tra trauma cranico e inizio dei disturbi), durante il quale il cervello non è ancora sufficientemente compresso per dare origine alla sintomatologia.
Con un ritardo variabile compaiono turbe secondarie di coscienza che testimoniano l’insorgenza di un’ernia cerebrale interna con emiparesi e poi emiplegia controlaterale e midriasi omolaterale dell’ematoma.
Questa condizione ha una rapida evoluzione: già dopo poche ore possono svilupparsi i segni dell’ipertensione endocranica e si può arrivare fino al coma; pertanto è necessario un immediato intervento neurochirurgico, che consiste nella decompressione cerebrale mediante rimozione dell’ematoma ed emostasi arteriosa o venosa.
In assenza di un intervento chirurgico si arriva alla morte cerebrale.
L’ematoma extradurale va sempre sospettato in caso di frattura temporale, emorragia dall’orecchio (per frattura della base cranica), differenza nel diametro pupillare (anisocoria).
Di fronte a questo sospetto i medici sottopongono rapidamente il soggetto a TAC del cranio senza attendere la perdita di coscienza.
Se operato in tempo, l’ematoma non lascia postumi.
La TAC dell’encefalo consente di localizzare l’ematoma extradurale che si presenta come una lente biconvessa iperdensa.
Se l’ematoma extradurale è localizzato nella fossa cranica posteriore, l’evoluzione è spesso drammatica e i primi sintomi a comparire sono gravi disturbi del respiro.
Ematoma Subdurale/Intradurale
L’ematoma subdurale si verifica, generalmente, a seguito di traumi che provocano contusione ed è determinato dalla rottura delle vene “a ponte” tra la dura madre e l’encefalo.
Si distingue in acuto e cronico, a seconda della distanza temporale dal trauma: ore o 2-3 giorni per l’acuto, sino a un anno per il cronico.
Sono condizioni favorenti lo sviluppo di ematoma subdurale: l’etilismo cronico, la presenza di emopatie, l’assunzione di terapia anticoagulante.
Può anche essere spontaneo, cioè non in rapporto con traumi.
Si può manifestare con perdita di coscienza dopo intervallo libero, rallentamento ideo-percettivo, sonnolenza, atipie comportamentali, cefalea, confusione mentale, irrequietezza, vertigini, crisi epilettiche, disturbi dell’equilibrio, segni o sintomi di danno neurologico focale in lento e progressivo peggioramento, fino ad arrivare a un quadro di ipertensione endocranica (cefalea, vomito, papilla da stasi).
La terapia è chirurgica, con ottimi risultati, senza postumo nel tempo.
L’ematoma sottodurale acuto ha un andamento rapidamente evolutivo ed è responsabile di quadri clinici gravi.
È frequentemente associato a lesioni corticali o della sostanza bianca e a un edema cerebrale diffuso.
Rapidamente si può giungere alla formazione di ernie cerebrali interne che spiegano l’alta mortalità (30-90% nelle varie casistiche).
La TAC evidenzia una sorta di “focaccia” che comprime un emisfero cerebrale e determina un importante effetto massa sulle strutture mediane.
Il trattamento chirurgico si impone d’urgenza.
La mortalità rimane comunque alta.
L’ematoma sottodurale cronico è una raccolta liquida o mista a qualche coagulo, situata nello spazio sottodurale.
Si manifesta clinicamente dopo un intervallo libero variabile da 15 giorni ad alcuni mesi, dopo un trauma cranico frequentemente di entità lieve, tale da passare talora inosservato.
Il fenomeno iniziale è un modesto sanguinamento nello spazio sottodurale ed è meglio tollerato dai soggetti anziani per la concomitante atrofia cerebrale che accresce lo spazio subdurale.
La cefalea è frequente e così pure le turbe psichiche; talora compaiono crisi comiziali parziali.
La TAC evidenzia una raccolta ipodensa sottodurale con effetto massa sulle strutture mediane.
Il trattamento è chirurgico e la prognosi risultano buoni nell’80% circa dei casi.
Emorragia Subaracnoidea
Generalmente è determinata da rottura di aneurisma o malformazioni vascolari, ma può essere causata da gravi traumi cranici nei quali a una perdita di coscienza immediata non segue il risveglio.
Clinicamente è caratterizzata da cefalea, prevalentemente nucale, vomito e segni di irritazione meningea.
Per la diagnosi è necessario ricorrere alla diagnostica per immagini (TAC) e talora alla puntura lombare (rachicentesi).
La terapia è chirurgica nei casi ove è possibile intervenire.
Emorragia Intraparenchimale
In questi casi la raccolta di sangue è situata nel contesto del tessuto cerebrale.
Viene riscontrata in circa il 20% dei traumi cranici.
Generalmente è localizzata nella sostanza bianca dei lobi frontali o temporali.
Può anche insorgere a distanza di giorni dal trauma.
Dà origine a una sintomatologia focale o a cefalea.
Può avere indicazione neurochirurgica.
I tumori cerebrali, sintomi e trattamenti 12-02-2025
Il Ruolo del Ribes Nero
Il ribes nero è una pianta nota per le sue proprietà antinfiammatorie e antistaminiche che agisce sia al livello cutaneo che respiratorio, utile contro congiuntivite, allergia e stanchezza.
È una di quelle piante di cui si impiegano varie parti e si hanno perciò diverse attività terapeutiche: l’uso più comune è quello sotto forma di gemmoderivato o macerato glicerinato (MG), una preparazione erboristica liquida, ottenuta dai tessuti embrionali freschi della pianta, come germogli, boccioli, radici, linfa, semi in una miscela di acqua, alcol e glicerina.
Le gemme ricche di olio essenziale, flavonoidi e glicosidi, in questa preparazione, agiscono come stimolanti delle ghiandole surrenali nella produzione di cortisolo, un cortisone endogeno che aiuta l’organismo a reagire alle infiammazioni.
Ha inoltre un’azione immunostimolante, combatte la stanchezza e aumenta la resistenza al freddo al fine di prevenire malattie influenzali.
Anche i frutti, ricchi di acido citrico, acido malico, vitamina C, oligoelementi, acidi polinsaturi, flavonoidi e antociani, si rivelano utili per la loro azione astringente, vaso protettore, protettore della retina e rinfrescante.
Nonostante tutte queste favolose peculiarità, il ribes nero può avere diversi effetti collaterali, come aumento di pressione ed è perciò controindicato per chi soffre di ipertensione arteriosa.
Inoltre, si consiglia di consultare sempre un medico prima di assumerlo perché può interagire con altri farmaci, come anticoagulanti e psicofarmaci, e causare reazioni allergiche in soggetti predisposti.
