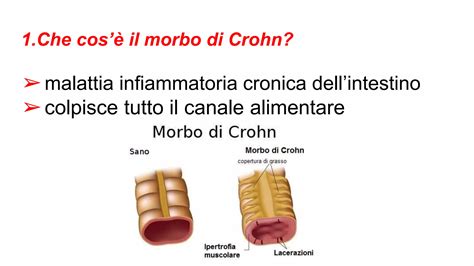
Il Morbo di Crohn (MdC) è una patologia infiammatoria cronica a eziologia sconosciuta, che può interessare qualunque tratto dell’apparato digerente, dalla bocca all’ano. La patogenesi sembra essere di tipo immunitario, geneticamente determinata, che porta a reazioni abnormi nei confronti di antigeni, presenti nel lume intestinale, in particolare quelli della normale flora batterica. L’aspetto ad acciottolato della mucosa è caratteristico del Crohn.
La malattia di Crohn è più frequente nei Paesi industrializzati. In Italia l’incidenza stimata è di circa 4 nuovi casi ogni 1.000.000 di persone all’anno e la prevalenza di circa 50 Pazienti su 100.000 persone, con una leggera preferenza per il sesso femminile. L’età d’esordio presenta due picchi (tra i 15 e i 30 anni e tra i 50 e i 60 anni). Il decorso è cronico ricorrente, con periodi di remissione e di attività e tendenza a recidivare. La recidiva più pericolosa è quella che accade dopo gli interventi chirurgici di resezione, che sono spesso necessari.
I sintomi presentano una marcata variabilità individuale, legata alle differenze di sede della malattia (ileo, colon, tenue, retto), al tipo di lesioni, se infiammatorie, stenotiche o fistolizzanti, e all’estensione delle lesioni stesse. I Pazienti possono presentare dolore, diarrea, vomito, febbre, astenia, calo ponderale. Bisogna considerare le manifestazioni extraintestinali, che sono numerose: artropatia periferica, eritema nodoso, episclerite, ulcere aftose orali, colangite sclerosante primitiva (CSP), Pyoderma Gangrenosum, spondilite anchilosante, sacroileite, psoriasi, artrite psoriasica, uveite anteriore, irite, oltre ai sintomi di malassorbimento, legati alla patologia di base.
Deficit Nutrizionali nel Crohn
La sede della patologia, la sua estensione e le caratteristiche spiegano il diverso grado dei deficit nutrizionali, da quelli assenti o di poco conto a quelli invalidanti. Nel morbo di Crohn che colpisce il tenue, con o senza interessamento del colon (che è la maggioranza dei casi), si possono avere deficit calorico-proteici anche molto gravi, specialmente dopo estese o multiple resezioni chirurgiche del tenue. Si può arrivare alla “sindrome dell’intestino corto” (meno di 100 cm di tenue), che spesso richiede una nutrizione enterale (NE) e, nei casi più gravi, parenterale totale (TPN, Total Parenteral Nutrition). A monte delle stenosi, i batteri possono aumentare di numero e compromettere il normale assorbimento. In età pediatrica, la malattia di Crohn del tenue può determinare gravi deficit di crescita e di sviluppo con osteomalacia.

I deficit di micronutrienti più frequenti nel Crohn del tenue includono: la vitamina B12 e l’acido folico, con conseguente anemia macrocitica e neuropatie; la vitamina D, con ipocalcemia e osteoporosi; l’albuminemia, la cui riduzione determina edemi declivi e complicanze post-chirurgiche; il ferro, la cui carenza causa anemia sideropenica e amenorrea; lo zinco, la cui riduzione causa lesioni cutanee.
Nella malattia di Crohn, il peggioramento del quadro è dato dall’ipercatabolismo, dovuto all’infiammazione cronica, all’essudazione delle ulcerazioni e delle fistole e al ridotto apporto calorico, derivante dalla malnutrizione o da una dieta incongrua per timore dei sintomi. Non è rara la limitazione di specifici nutrienti (inclusi glutine, latte e latticini) ritenuti nocivi dal Paziente, a prescindere dalla loro reale responsabilità nel provocare disturbi. Nel Crohn del colon (15% circa dei casi) prevale il ridotto assorbimento di acqua ed elettroliti.
Alimentazione e Integratori nel Morbo di Crohn
Non esiste una dieta specifica per la Malattia Di Crohn, e non esiste mai una dieta che si attagli a tutti i Pazienti. Le diete troppo restrittive sono spesso inutili e addirittura dannose. L’assunzione di un litro e mezzo o due di acqua al giorno è indicata per tutti, a maggior ragione nei Pazienti con Crohn e in caso di pregresse resezioni. Un buon apporto idrico riduce, in generale, il rischio di litiasi renale, e, soprattutto nei Pazienti con la malattia di Crohn, in quanto, il malassorbimento dei grassi, facilita il rischio di calcolosi ossalica. Bisognare seguire un’alimentazione che includa tutti i nutrienti e preveda un adeguato apporto di proteine (circa 1 mg pro Kg di peso corporeo) e calorie.
Sono preferibili i pasti piccoli e frequenti, che limitano il rischio di sintomi, come il dolore e la distensione addominale e le subocclusioni. In caso di stenosi, e se queste sono serrate o multiple, è utile una dieta semiliquida e senza scorie, costantemente, o almeno una o due volte a settimana, per avere una buona clearance intestinale.
I pasti frequenti riducono il rischio di litiasi della colecisti, frequente nella Crohn ileale, per riduzione dell’assorbimento di acidi biliari. Ferro e vitamine necessitano di essere supplementati (talora per via parenteral), facendo attenzione ad un apporto adeguato di calcio e vitamine liposolubili (A, D, E, K).

Alimenti da Evitare e da Considerare
Non vi sono controindicazioni assolute per alimenti specifici, come grassi, alcol, fritti, caffè, gelati o pizza. È opportuno ridurre l’assunzione di fibre (soprattutto verdure, crusca, legumi, bucce di frutta), soprattutto nella malattia con stenosi del tenue. Tale indicazione è meno rilevante se non c’è stenosi, e se la malattia è limitata al colon. Nel colon, la fermentazione di carboidrati non assorbibili in ogni caso può favorire il meteorismo e creare discomfort, maggiormente patito dai Pazienti con Crohn.
Latte e derivati possono indurre diarrea, secondaria al deficit di lattasi, non alla malattia di Crohn, e molto meno frequentemente di quanto non si pensi. Per evitare di aumentare il già alto rischio di osteoporosi, le restrizioni di alimenti contenenti lattosio (che sono la principale fonte di calcio e vitamina D) devono essere evitate o basate su una valutazione oggettiva, come il breath test al lattosio.
Le tossinfezioni alimentari possono innescare una riacutizzazione della malattia. È pertanto consigliabile evitare alimenti crudi, soprattutto pesce o carne, che ne aumentino il rischio.
Durante le fasi di attività e di gravi riacutizzazioni, può essere necessaria la sospensione della normale alimentazione per bocca e il ricorso alla NE (Nutrizione Enterale), che risulta efficace anche nell’indurre la remissione, soprattutto in età pediatrica. In età adulta, la NE può essere indicata nelle fasi più gravi di attività. Le diete elementari o semi-elementari possono essere indicate anche come supplemento in caso di malnutrizione.
Dieta a Basso Residuo e Cibi Specifici
Una corretta alimentazione può alleviare i sintomi e i disturbi più importanti, apportando un certo sollievo, specie nei momenti di acutizzazione della malattia. Per sapere con certezza quali cibi eliminare dalla dieta, perché favoriscono disturbi intestinali, la cosa migliore è che il Paziente tenga un diario, dove annotare alimenti e fastidi riscontrati, che possono variare da Paziente a Paziente.
In generale, è consigliabile una dieta a basso residuo fisso, ossia con un limitato consumo di fibre. Lo scopo di una dieta a basso residuo è quello di limitare i movimenti intestinali, per non esacerbare i sintomi dolorosi, collegati al morbo di Crohn, come i crampi, meteorismo, aerofagia, flatulenza, diarrea. Ma, soprattutto, per evitare possibili ostruzioni o sub-ostruzioni, create da fibre essiccate (fitobezoari).
Cibi da Evitare:
- Pane, pasta e riso integrali.
- Cereali integrali.
- Frutta secca.
- Verdure crude.
- Alcune verdure cotte come broccoli, cavolo, piselli, mais, cavolfiore, cipolle, patate con la buccia.
- Carni grasse, come quella di maiale.
- Carni e salumi affumicati.
- Fagioli e lenticchie.
- Succhi di frutta con polpa e semi.
- Marmellate, confetture, conserve.
- Spezie, peperoncino, curry, caffè, alcolici, bibite gassate.
- Fritture e dolci elaborati.
- Latte e latticini freschi.
Cibi Consentiti:
- Pane bianco e crackers senza semi.
- Riso bianco.
- Verdure fresche ben cotte e private di buccia e/o semi, come asparagi, carote, zucchine, (fagiolini ben cotti), zucca.
- Patate bollite senza buccia.
- Carne bianca o rossa magra, tenera e morbida, cotta al vapore o alla griglia.
- Uova.
- Pesce, magro, lesso o grigliato.
- Frutta in scatola, o cotta; banane, mele, pere.
- Succhi di frutti senza semi o polpa.
- Bevande decaffeinate.
Dieta e alimentazione, quale importanza riveste nel Crohn e nella colite ulcerosa?
Il Ruolo degli Integratori nel Morbo di Crohn
Nei casi di malnutrizione, laddove un’alimentazione mirata sia inefficiente, perché l’organismo non riesce più a trarne vantaggi nutritivi, sarà necessario ricorrere all’uso di integratori di minerali e polivitamine. Altra raccomandazione è quella di introdurre molti liquidi, sia per ripristinare quelli persi attraverso la diarrea, sia per scongiurare il rischio di calcolosi renale, un’evenienza comune tra i soggetti affetti dal morbo di Crohn.
Tra i fattori che causano la malattia di Crohn vi è l’alterazione del microbiota dell’ospite. Quindi, introdurre una terapia adiuvante o di supporto, in grado di modulare il microbiota intestinale e/o di prevenirne la disbiosi, può rappresentare un nuovo approccio per supportare la gestione dei pazienti con malattia di Crohn. Ad esempio, i micobatteri sembrano essere più presenti nei pazienti con la malattia, rispetto agli individui sani. Questo processo comporta la modulazione dell’ambiente microbico e della formazione di biofilm, che possono essere ottenute tramite la somministrazione di integratori alimentari.
Diversi studi hanno identificato ceppi di probiotici benefici che sono ridotti nella malattia di Crohn. La somministrazione di inulina arricchita con oligofruttosio, ad esempio, ha dimostrato di modulare il microbiota con aumenti nel livello di Bifidobacterium longum, che è positivamente correlato con la riduzione della gravità della malattia.
Carenze Nutrizionali Comuni e Integratori
Regimi alimentari restrittivi, assorbimento alterato a causa dell’infiammazione, aumento del fabbisogno metabolico sono fattori che contribuiscono al verificarsi di carenze tra vitamine e minerali fondamentali. Queste sono molto comuni tra i pazienti con una malattia infiammatoria cronica intestinale e possono contribuire alla gravità della malattia e al verificarsi di complicazioni, come il presentarsi di altre patologie correlate.
Normalmente anche i pazienti con una MICI potrebbero, come tutti gli altri, riuscire ad assumere tutte le vitamine e i minerali necessari al loro benessere attraverso una dieta nutriente e ben bilanciata. Tuttavia quando i sintomi si acuiscono, nel caso di attività della malattia o in pazienti con alcune complicazioni, può essere difficile acquisire tutti i nutrienti solo dal cibo. In quel caso potrebbe essere opportuno vagliare, sempre insieme al proprio medico, la possibilità di assumere integratori alimentari (specifici a seconda delle carenze osservate in ciascun paziente).
A oggi vi sono pochi studi e ancor meno evidenze scientifiche definitive rispetto ai benefici dell’impiego di integratori. Alcuni integratori, seppur meritevoli di attenzione e di ulteriori studi, non hanno prove a favore della loro efficacia, come gli acidi grassi omega-2 o la curcumina. Altri integratori invece, se accostati alle malattie infiammatorie croniche intestinali possono essere realmente utili in caso di alcune carenze e per alcuni pazienti.
Integratori Utili in Caso di Carenze Specifiche:
- Vitamina B12 e Acido Folico: Essenziali per la sintesi del DNA e dell’RNA e per l’eritropoiesi. La vitamina B12 viene assorbita nell’ultima sezione dell’ileo, rendendo l’integrazione cruciale per chi ha subito resezioni ileali. L’acido folico è importante per la produzione di nuove cellule e per le donne con MICI, specialmente in gravidanza.
- Calcio e Vitamina D: Fondamentali per la salute delle ossa. La vitamina D è cruciale per l’assorbimento del calcio e per il sistema immunitario. La sua carenza è comune nei pazienti con MICI e associata a un’infiammazione più marcata.
- Vitamina A: Importante per la vista, lo sviluppo osseo e la risposta immunitaria. Essendo liposolubile, può essere difficile da assimilare in caso di malassorbimento dei grassi.
- Zinco: Ruolo chiave nel sistema immunitario, nella sintesi proteica e del DNA, nella divisione cellulare e nella funzionalità della barriera intestinale. La carenza è associata a peggiori outcome clinici.
- Ferro: Componente dell’emoglobina, essenziale per il trasporto di ossigeno. L’infiammazione, il malassorbimento e la perdita di sangue possono portare a carenza di ferro e anemia.
Prima di iniziare ad assumere qualsiasi tipo di integratore, è fondamentale parlare con il proprio medico. Alcuni integratori possono causare sintomi gastrointestinali o contenere ingredienti che peggiorano i sintomi di una MICI, specialmente durante una fase di ricaduta.
| Nutriente | Ruolo Principale | Causa della Carenza nel Crohn | Integratori Consigliati |
|---|---|---|---|
| Vitamina B12 | Sintesi DNA/RNA, eritropoiesi | Resezione ileale, malassorbimento | Integrazione di Vitamina B12 |
| Acido Folico | Produzione nuove cellule, metabolismo grassi/carboidrati | Malassorbimento | Integrazione di Acido Folico |
| Calcio | Salute ossea | Malassorbimento, terapie specifiche | Integrazione di Calcio (con Vitamina D) |
| Vitamina D | Assorbimento Calcio, sistema immunitario, salute ossea | Malassorbimento, ridotta esposizione solare | Integrazione di Vitamina D |
| Vitamina A | Vista, sviluppo osseo/dentale, immunità | Malassorbimento grassi | Integrazione di Vitamina A (con cautela) |
| Zinco | Sistema immunitario, sintesi proteine/DNA, barriera intestinale | Diarrea, resezione intestinale, estensione della malattia | Integrazione di Zinco |
| Ferro | Trasporto ossigeno (emoglobina) | Perdita di sangue, malassorbimento, infiammazione | Integrazione di Ferro |
L’integrazione di vitamine e nutrienti può svolgere un ruolo significativo nel trattamento e nella gestione del Morbo di Crohn, poiché la condizione compromette la capacità del corpo di assorbire adeguatamente questi elementi essenziali. La supplementazione mirata, sempre sotto supervisione medica, è fondamentale per prevenire o correggere le carenze e migliorare la qualità della vita dei pazienti.
tags: #morbo #di #crohn #integratori #proteici