Il corpo umano è abitato da una vasta comunità di microrganismi che influenzano numerosi processi biologici, inclusa la salute riproduttiva. Il concetto di microbiota si riferisce all'insieme dei microrganismi che colonizzano un determinato distretto corporeo, mentre il termine microbioma indica il loro patrimonio genetico. Negli ultimi anni, la ricerca ha evidenziato come il microbiota intestinale, vaginale ed endometriale possa modulare la fertilità femminile, agendo attraverso interazioni con il sistema immunitario, endocrino e metabolico. Comprendere questi meccanismi potrebbe rivoluzionare l'approccio alla gestione dell'infertilità e delle tecniche di procreazione medicalmente assistita (PMA).
Il Microbiota Vaginale: Un Ecosistema Vitale
Il microbiota vaginale è l'insieme di microorganismi che abitano l'ambiente vaginale. Questo ecosistema microbico è dominato principalmente da batteri del genere Lactobacillus, che giocano un ruolo cruciale nel mantenimento della salute vaginale. I batteri del genere Lactobacillus sono i più abbondanti nel microbiota vaginale sano e svolgono funzioni cruciali nel mantenere un ambiente vaginale acido, sfavorevole alla crescita di patogeni. Tra le caratteristiche dei Lactobacillus positive per l'ambiente vaginale troviamo la capacità di produrre acido lattico e favorire la salute dell'epitelio vaginale oltre che di mantenere il pH a livelli fisiologici (circa 4, 4.5) ostacolando così l'invasione di patogeni esterni o la proliferazione di patobionti (ceppi commensali potenzialmente patogeni). Sebbene i Lactobacillus siano predominanti, il microbiota vaginale può includere anche altre specie batteriche, che possono essere presenti in concentrazioni diverse a seconda della salute della donna. L. crispatus, L. gasseri, L. iners e L. rhamnosus sono tra i ceppi più importanti per la salute vaginale.

La vagina non è un mezzo sterile, vale a dire che al suo interno vi abita un insieme di microorganismi formati da batteri, virus e funghi; questo viene denominata “flora vaginale”. La flora vaginale di una donna sana non è costante e subisce modifiche durante la propria vita, in particolare a causa dei cambiamenti ormonali. Ciò significa che la flora vaginale di una bambina è differente a quella di una donna in età fertile o da una donna in fase di menopausa. Può cambiare anche durante il ciclo mestruale, sempre a causa delle alterazioni ormonali.
Fattori che Influenzano l'Equilibrio del Microbiota Vaginale
Il microbiota vaginale alterato dipende da una varietà di fattori, che influenzano l'equilibrio naturale dei microorganismi presenti nell'ambiente vaginale. Uno dei principali elementi che contribuiscono a questa alterazione è rappresentato dalle fluttuazioni ormonali. Ad esempio, durante il ciclo mestruale i livelli di estrogeni e progesterone cambiano, creando un ambiente variabile che può influenzare la composizione del microbiota. L'uso di contraccettivi ormonali è un altro fattore significativo. Questi farmaci alterano l'equilibrio ormonale naturale del corpo e, di conseguenza, possono modificare il microbiota vaginale. Anche lo stile di vita e le abitudini igieniche giocano un ruolo cruciale. L'assunzione di antibiotici è un altro elemento determinante. Gli antibiotici, pur essendo essenziali per combattere le infezioni batteriche, non discriminano tra batteri patogeni e batteri benefici, spesso causando una riduzione significativa dei Lactobacillus e promuovendo la crescita di batteri nocivi. Anche l'attività sessuale può influenzare il microbiota vaginale. Infine, lo stato immunitario della persona gioca un ruolo importante.
L'equilibrio della flora vaginale però, è molto delicato, e può essere facilmente alterato da diversi fattori tra cui i cambiamenti ormonali, un sistema immunitario indebolito o l’uso di antibiotici.
Ureaplasma: Un Microrganismo da Comprendere
L’ureaplasma è un batterio che appartiene alla famiglia dei mycoplasmi ed è diviso in due specie: Ureaplasma urealyticum e Ureaplasma Parvum. È caratterizzato da dimensioni piccolissime e assenza della parete cellulare e si trova perlopiù nei sistemi genito-urinari maschile e femminile. L’ureaplasma prende la sua energia dall’urea (da qui deriva il nome del batterio) per crescere e replicarsi; è per questo che gli ureaplasmi possono essere trovati nei sistemi urogenitali femminile e maschile: cervice, mucosa vaginale, endometrio, liquido amniotico e placenta (durante la gravidanza), uretra, liquido seminale (si attaccano sulla superficie degli spermatozoi).
L’ureaplasma quando vive in equilibrio con gli altri batteri dell’organismo - come batterio commensale - non causa alcun sintomo. Quando non è possibile esaminare immediatamente il campione sono necessari terreni di coltura e di trasporto appositi; inoltre, la crescita batterica nel terreno di coltura può richiedere diversi giorni. L’ureaplasma può essere presente in modo innocuo nell’organismo senza dare sintomi e quindi senza richiedere alcun trattamento.
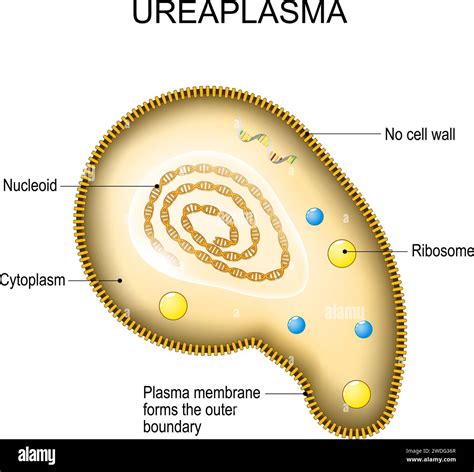
L’infezione da ureaplasma si trasmette attraverso il sesso vaginale, orale o anale non protetto, per via verticale dalla madre-feto durante la gravidanza o al momento del parto. Quando vive in equilibrio con gli altri batteri dell’organismo, l’ureaplasma non causa alcun sintomo; al contrario, se la popolazione batterica aumenta eccessivamente, possono verificarsi sintomi come: dolore, secrezione e prurito nella zona genitale o durante la minzione, urine torbide, sanguinolente e/o maleodoranti, dolore pelvico o addominale. La diagnosi si effettua mediante tampone, esame del sangue o biopsia su fluidi e tessuti corporei.
L’infezione da ureaplasma nella popolazione maschile provoca le tipiche manifestazioni sintomatologiche associabili alle infezioni genitali. L’infezione, che inizialmente può limitarsi all’area dell’uretra, può diffondersi anche alle zone adiacenti, tra cui i testicoli e la prostata. Il sintomo principale è la comparsa di un fastidioso bruciore prima di fare la pipì. Dall’uretra, l’infezione può facilmente raggiungere i testicoli e la prostata provocando epididimiti e prostatiti. Se non curata in modo efficace può arrivare può compromettere seriamente la fertilità maschile.
Infezioni Vaginali e Loro Conseguenze
I sintomi di un microbiota vaginale alterato variano in base al tipo di alterazione. La candidosi vaginale è, invece, causata da una crescita eccessiva di lieviti, come Candida albicans. Tra le infezioni vaginali troviamo la tricomoniasi, causata dal protozoo Trichomonas vaginalis. Inoltre, la disbiosi vaginale può aumentare il rischio di infezioni del tratto urinario.
Nella donna la proliferazione di questo batterio può causare la vaginosi batterica o la malattia infiammatoria pelvica o anche la sindrome uretrale. I sintomi sono quelli riconducibili alle classiche infezioni genitali sessualmente trasmissibili e comprendono bruciore vaginale e dolore durante e dopo i rapporti. La vaginosi batterica è l’infezione vaginale più diffusa tra le donne ed è provocata da uno squilibrio riguardante i microrganismi che, in condizioni fisiologiche, popolano e difendono l’ambiente vaginale. La malattia infiammatoria pelvica, chiamata anche PID, acronimo dell’inglese Pelvic Inflammatory Disease, è un’infezione che colpisce gli organi superiori dell’apparato genitale femminile, quindi l’utero, le tube di Falloppio, quelle che consentono il passaggio dell’ovulo dall’ovaio all’utero, e altri organi riproduttivi. La sindrome uretrale femminile è del tutto simile all’uretrite maschile.
Tra le conseguenze più comuni di disbiosi vaginale troviamo la vaginosi batterica (VB). Questo disturbo è caratterizzato appunto dalla diminuzione di lattobacilli e, di contro, la proliferazione di ceppi patogeni appartenenti a Prevotella, Eggerthella, Dialister, Megasphaera, Sneathia, Leptotrichia, Parvimonas (Peptostreptococcus), Veillonella, Bacteroides, Mobiluncus, Porphyromonas, Mycoplasma, Ureaplasma, Streptococcus, Staphylococcus, Gemella e Escherichia/Shigella. A questi si aggiungono G. vaginalis e A. L’assenza di una pronunciata infiammazione rende tuttavia questa condizione quasi sempre asintomatica, facendo così ritardare l’inizio della terapia.

Non vi sono prove chiare che dimostrino che le infezioni vaginali abbiano conseguenze sulla fertilità, ma è risaputo che le donne che tendono a soffrire infezioni vaginali frequenti e/o non trattate adeguatamente, hanno un maggior rischio di presentare infezioni nella parte superiore dell’apparato genitale (endometrio e tube di Falloppio) a causa di una progressione ascendente dei batteri dalla vagina. Le infezioni nell’endometrio, chiamate endometrite, sono assolutamente asintomatiche e sono legate ad una maggior difficoltà ad ottenere una gravidanza e un maggior rischio di aborto. L’endometrite si cura con antibiotici.
Microbiota Endometriale e Fertilità
Come già detto, fino a pochi anni fa, si riteneva che la cavità uterina fosse un ambiente sterile. La scoperta di un microbiota endometriale ha aperto nuove prospettive nella comprensione dell'impianto embrionario e della fertilità femminile. La predominanza di Lactobacillus nell'endometrio è associata a un tasso di impianto del 60% e a una maggiore probabilità di gravidanza a termine, mentre una maggiore diversità batterica si correla con tassi di successo notevolmente ridotti.
Uno studio scientifico ha dimostrato che, nella maggior parte delle donne analizzate, il microbiota vaginale era composto per il 90% da lattobacilli. Questa predominanza si è rivelata favorevole all’annidamento degli embrioni ottenuti tramite fecondazione assistita, con un tasso di successo del 60,7%. Al contrario, nelle donne con un microbiota povero di lattobacilli, il tasso di annidamento scendeva drasticamente al 23,1%. Lo stesso studio ha evidenziato che la carenza di lattobacilli nel microbiota vaginale incide negativamente anche sul buon esito della gravidanza. Nelle donne con una flora vaginale ricca di lattobacilli, il 70,6% ha portato a termine la gravidanza con successo, mentre questa percentuale scende al 33,3% nelle donne con una carenza significativa di questi batteri. Anche il numero di nascite senza complicazioni è risultato notevolmente inferiore: passando dal 58,8% nelle donne con microbiota equilibrato, ad appena il 6,7% in quelle con flora vaginale alterata.
Trattamento e Prevenzione
La terapia migliore è come sempre la prevenzione. La prima regola è una corretta igiene intima, usando saponi a pH non acido o ad attività anti-lattobacillare. Andrebbero evitate lavande, saponi profumati e borotalco. È importante mantenere una buona igiene intima, ma senza esagerare. Lavare l'area genitale esterna con acqua tiepida e un detergente delicato una volta al giorno è sufficiente. Di moda soprattutto tra le giovanissime, le lavande vaginali possono eliminare i batteri benefici e alterare l'equilibrio naturale del microbiota vaginale.
La terapia prevede l’assunzione di antibiotici. Generalmente vengono somministrate le tetracicline. Bisogna astenersi dal sesso fino all’accertamento della guarigione. Nel caso di un'alterazione della flora vaginale, i trattamenti variano in base alla condizione specifica diagnosticata, come la vaginosi batterica, la candidosi vaginale o altre infezioni che possono influenzare l'equilibrio del microbiota. Per la vaginosi batterica, un trattamento comune è l'uso di antibiotici come il metronidazolo o la clindamicina. Questi farmaci possono essere somministrati per via orale o applicati direttamente nella vagina sotto forma di gel o crema. Nel caso della candidosi vaginale, gli antifungini come il clotrimazolo o il fluconazolo sono generalmente prescritti.
La cura si basa sulla terapia antibiotica. Per quanto riguarda invece le donne con rottura prematura delle membrane, possono essere trattate con macrolidi (ad esempio claritromicina, azitromicina ed eritromicina). I pazienti che hanno contratto un’infezione da ureaplasma vengono trattati con terapia antibiotica. Bisogna seguire scrupolosamente le indicazioni del medico, in quanto non è infrequente la presenza di ureaplasma antibiotico-resistente. A tal proposito, per avere un quadro della situazione, che aiuti a determinare la terapia migliore, può essere effettuato un antibiogramma, ossia un esame in vitro grazie al quale è possibile verificare che un microrganismo sia sensibile o meno ad un determinato antibiotico.
Come supportare l'equilibrio della flora vaginale con i probiotici per la donna
Una dieta ricca di fibre, frutta, verdura e alimenti fermentati può sostenere la salute del microbiota vaginale. L'assunzione di probiotici specifici per la salute vaginale può essere utile, specialmente dopo un ciclo di antibiotici o durante periodi di squilibrio ormonale. Gli antibiotici possono alterare significativamente il microbiota vaginale eliminando i batteri benefici. Il cotone è traspirante e permette una migliore circolazione dell'aria rispetto ai tessuti sintetici, riducendo il rischio di umidità eccessiva che può favorire la crescita di batteri nocivi e lieviti. L'uso di preservativi può aiutare a prevenire l'introduzione di batteri patogeni e a ridurre il rischio di infezioni sessualmente trasmissibili, che possono alterare il microbiota vaginale. Lo stress può influenzare negativamente il sistema immunitario e, di conseguenza, il microbiota vaginale. È importante prestare attenzione ai segnali del proprio corpo e consultare un medico in caso di sintomi anomali come prurito, secrezioni insolite, odore sgradevole o dolore. Un sistema immunitario forte aiuta a mantenere l'equilibrio del microbiota vaginale.
Negli ultimi anni, l’inclusione di probiotici nei trattamenti terapeutici, così come a scopo preventivo, ha assunto un’importanza crescente, soprattutto nei casi di alterazioni dell’equilibrio della flora vaginale o in presenza di infezioni urogenitali ricorrenti. Studi recenti sul microbioma hanno evidenziato come l’assunzione orale di probiotici multispecie, appositamente formulati e scientificamente testati, rappresenti la soluzione più efficace. Questi probiotici favoriscono infatti una colonizzazione naturale, efficace e duratura del microbiota vaginale, contribuendo al suo equilibrio in modo delicato e non invasivo. Uno studio ha evidenziato che l’assunzione di probiotici multispecie può influenzare la colonizzazione vaginale del germe patogeno ureaplasma (Ureaplasma parvum). Nel gruppo che ha ricevuto un placebo si è osservato un suo aumento, mentre nel gruppo che ha assunto probiotici multispecie la sua presenza è risultata quasi assente. Per questi motivi, l’uso di probiotici multispecie rappresenta una valida strategia per favorire l’equilibrio e la salute del microbiota vaginale. Può inoltre essere considerato un supporto utile anche per le donne che avendo difficoltà a concepire, affrontano percorsi di fecondazione assistita.
| Nome Prodotto | Caratteristiche Principali | Prezzo Indicativo |
|---|---|---|
| OMNi-BiOTiC® FLORA plus+ | Favorisce l'equilibrio della flora vaginale | € 20,95 |
| OMNi-BiOTiC® 6 | Multispecie versatile | € 14,50 |
| OMNi-BiOTiC® Pro-Vi 5 | 5 ceppi probiotici selezionati + Vitamina D | € 20,95 |
L’infertilità è un problema che interessa molte coppie in tutto il mondo e che dipende non solo dall’età, dalla genetica e dallo stile di vita, ma anche da infezioni acute e croniche. Negli ultimi anni, la ricerca si è concentrata sempre più sul ruolo cruciale della flora vaginale nel trattamento dell’infertilità, aprendo nuove strade per comprendere e migliorare il benessere riproduttivo. Hai difficoltà a concepire e non sai perché? Sempre più studi scientifici evidenziano che un’alterazione della flora vaginale, nota anche come disbiosi vaginale, possa essere uno dei fattori chiave nei casi di infertilità inspiegata. Le ricerche mostrano infatti differenze significative nella composizione e nella stabilità del microbiota vaginale tra donne che riescono a concepire e donne che non ci riescono. Questi dati suggeriscono inoltre, che l’equilibrio del microbiota vaginale possa influenzare anche il buon andamento della gravidanza e del parto.
tags: #lactobacillus #ureaplasma #si #trova #nella #flora